顎変形症の看護|原因、分類、治療、術前・術後のケア、退院後の説明・指導
顎変形症の看護|原因、分類、治療、術前・術後のケア、退院後の説明・指導
- 公開日: 2024/7/28
顎変形症とは
顎変形症とは、上顎骨や下顎骨の形態や大きさ、位置などに異常が生じる疾患です。咀嚼障害、構音障害、審美障害などを伴います。
顎変形症の原因
顎変形症のほとんどは原因不明ですが、先天的要因と後天的要因があると考えられています。
先天的要因には、口唇・口蓋裂、小下顎症(ピエール・ロバン症候群、トリーチャー・コリンズ症候群など)などがあり、幼児期・小児期から顎の変形がみられることがあります。後天的要因としては、乳幼児期の指しゃぶりや口呼吸といった習癖のほかに、骨折や打撲などの外傷、手術、顎関節症などの顎関節疾患、生後の顎発育異常が挙げられます。
顎変形症の多くは、成長に伴って顎の変形が進行し、思春期以降に徐々に明らかになります。
顎変形症の分類
顎変形症は上顎骨や下顎骨の位置関係により、上顎前突症、下顎前突症、上下顎突症、上顎後退症、下顎後退症、開咬症、非対象症などに分類され(表1)、これらの病態が併存することもあります。
表1 顎変形症の主な分類
上顎前突症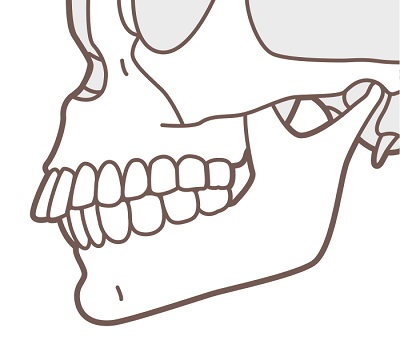 | ●上顎骨の前方発育の過剰により、上顎や上顎の前歯が前方に突出している状態 ●俗に出っ歯といわれる |
|---|---|
下顎前突症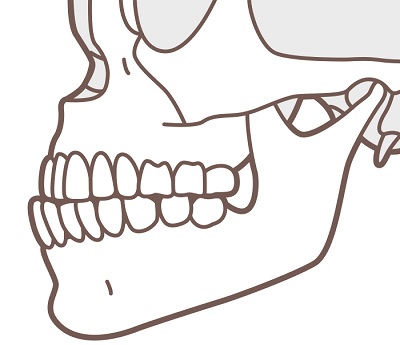 | ●下顎や下顎の前歯が前方に突出している状態 ●俗に受け口といわれる ●日本人に多くみられる顎変形症 |
上下顎突症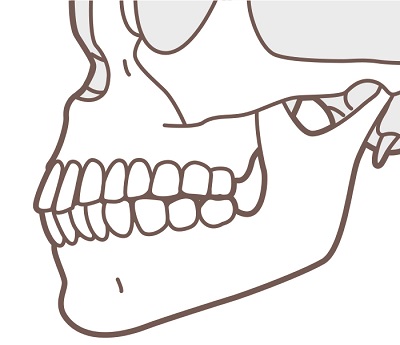 | ●上下の顎骨と前歯がともに前方に突出している状態 ●口元が前方に突き出してみえる ●俗に口ゴボといわれる |
上顎後退症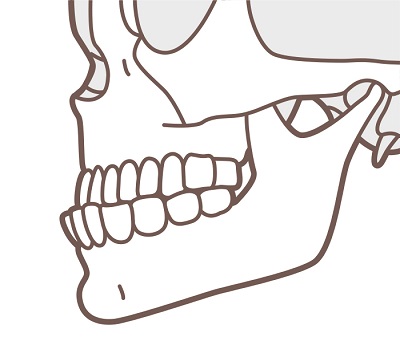 | ●下顎の歯列が上顎の歯列に対して前方で噛み合っている状態 ●上顎が陥凹したようにみえる ●口唇・口蓋裂の術後など、上顎骨の発育不全により生じる |
下顎後退症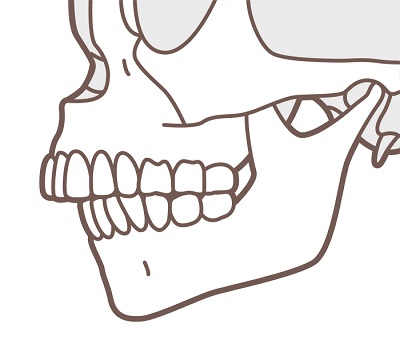 | ●上顎に対して下顎が内側(後方)にある状態 ●オトガイの後退と鳥貌様顔貌(鳥の横顔のようにみえる)がみられる |
開咬症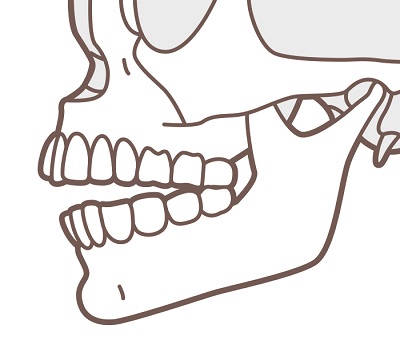 | ●上下の歯が奥歯もしくは前歯だけが接触する状態 ●咬合時に上下の前歯にすき間を認める ●無理に口唇を閉じることで、下顎の先端部に梅干しのような皺がみられることがある |
非対称症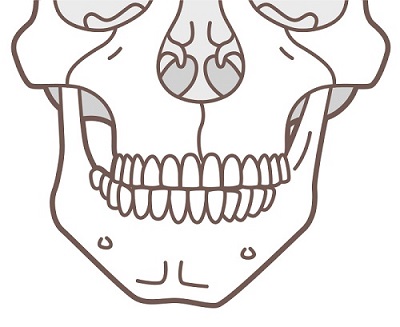 | ●下顎骨が左右非対称の状態 |
顎変形症の症状
顎変形症の主な症状として、顎や顔の形態の変形、歯並びや噛み合わせの不良といった不正咬合が挙げられます。変形により顎関節の痛みが生じたり、審美面から心理的ストレスを感じたりするなど、身体的・精神的に影響を及ぼします。
不正咬合では、咀嚼障害、口が閉じにくいことによる口腔内の乾燥、正しい発音ができない・話しにくいなどの構音障害が生じ、日常生活に支障を来します。また、不正咬合の患者さんは、舌の位置が正常よりも低くなる低位舌が起こりやすい状態です。舌の位置が下がると気道が狭くなり、睡眠時無呼吸症候群のリスクが高まります。
顎変形症の治療
顎変形症の治療の目的は、顎や顔の形態の変形と不正咬合の改善です。変形が軽度の場合は、矯正歯科治療で対応できることもあります。
矯正歯科治療のみで改善が見込めない場合は、矯正歯科治療と顎矯正手術を併用した外科的矯正治療が行われます。顎矯正手術では、顎骨を切って適切な位置に移動させ、骨切りした部位を金属あるいは吸収性のプレートとスクリューで固定します。口腔内から切開するため、外側から術創はみえません。正常で安定した咬合の維持を図るため、術前・術後に矯正歯科治療を行うことから、治療期間は数年に及びます。
なお、外科的矯正治療の対象は、原則として成長発育が終了する年齢(17~18歳ごろ)以降です。患者さんの多くは20~30歳代ですが、最近では40歳以降の患者さんもみられます。
顎変形症の看護(外科的矯正治療の場合)
入院期間は約2週間で、手術は全身麻酔にて行われます。基本的には外科手術の周術期のケアと変わりはありませんが、口腔内の術創、術後に実施される顎間固定(噛み合わせを正しい位置で固定する)により生じる口腔機能や呼吸機能の問題に対するケアが必要です。
学校や仕事など社会生活を営む患者さんが多いため、退院後の生活を見据えた支援を心がけ、手術に伴う精神的・心理的苦痛の軽減に努めます。
術前(入院時)
問診・観察
外来からの情報に加え、入院時にも学校や仕事、日常生活などの状況を確認し、スムースに社会復帰ができるように、予想される問題点の抽出に向けて情報を収集します。
【食生活、運動習慣】退院後は一定期間、食事、飲酒、運動の制限が必要となるため、食生活の管理や調理をしてくれる家族(介護者)の有無、運動習慣などを確認します。
【歯磨きの習慣、口腔内の状態】術後や矯正歯科治療を行っている間は口腔内のトラブルが生じやすく、術後に関しては感染のリスクもあるため、口腔衛生の管理が重要になります。実施するタイミングを含め、歯磨きの習慣を聴取するとともに、口腔内の状態をアセスメントします。
治療・処置、経過の説明
術後は手術による痛みをはじめ、さまざまな処置により苦痛や生活上の支障が生じます。いつどのような治療・処置を行うのか、どのような症状が出現していつごろ改善されていくのかといった、今後の経過や症状への対応に加え、入院生活上の注意点について説明し、入院生活を安心して快適に過ごしてもらえるように努めます。
ただし、一度に説明しても理解できなかったり、その場で説明しないとわかりにくいこともあるため、処置を実施する際にも改めて説明を行うようにします。当院では外来診療時に、患者さん用のクリニカルパスをもとにオリエンテーションを実施し、入院時にも説明を行っています。
深部静脈血栓症の予防
手術時間が8時間に及ぶことがあるため、患者さんに弾性ストッキングを着用してもらい、深部静脈血栓症(deep vein thrombosis:DVT)を予防します。
術後
術後に継続して行うケアと観察
術後は、次のケアと観察を継続して行います。
●バイタルサインの確認
●疼痛の有無・程度の観察、疼痛緩和のケア(疼痛時指示薬の投与など)
●麻痺、しびれに対するケア
●異常な腫脹の有無の観察
●創部からの出血、感染徴候の観察
●口腔内の観察、口腔ケアの指導、実施状況の確認
●精神的ケア
クリニカルパスに沿ったケアと観察
継続して行うケアと観察に加え、クリニカルパスに沿ったケアと観察も行います(表2)。
表2 顎変形症のクリニカルパスの例
| 治療・処置 | 主なケアと観察 | |
|---|---|---|
| 術後当日 | ●酸素療法(病棟に帰室後) ●経鼻胃チューブの留置(術中より) ●創部のドレナージ持続吸引装置の留置(下顎を含む手術の場合、術中より) ●ガーメント(腫れ止めのバンド)の装着(装着しない場合もある) ●膀胱留置カテーテルの挿入(術中より) ●輸液投与 ●抗菌薬、鎮痛薬、止血剤の点滴投与 ●含嗽の開始 ●経口より飲水可(麻酔科の許可後) | ●呼吸管理、呼吸状態の観察 ●経鼻胃チューブより胃の内容物(唾液・血液)の吸引 ●創部からの出血の有無の観察 ●鼻出血の有無の観察(上顎を含む手術の場合) ●チューブ管理、ドレナージ持続吸引装置の動作状態の確認、排液量・性状の確認(ドレーン留置中) ●嘔気・嘔吐の有無の確認、嘔気時指示薬の投与や体位の工夫 ●休息・睡眠状態の確認、必要時に睡眠薬の投与 ●膀胱留置カテーテルからの尿量の確認 ●IN-OUTバランスの確認 ●DVT予防の管理(弾性ソックスまたはフットポンプ作動状況確認)、皮膚トラブルの有無の観察 ●臀部・背部・骨突出部の皮膚トラブルの有無の観察 ●含嗽の介助(患者さん自身で行えない場合) ●口腔ケア |
| 術後1日目 | ●抗菌薬、鎮痛薬、止血剤の点滴投与 ●輸液投与 ●経鼻胃チューブの抜去 ●膀胱留置カテーテルの抜去 ●顎間固定の開始 ●離床、初回歩行 ●弾性ストッキングの除去(歩行後) | ●鼻出血の有無の観察(上顎を含む手術の場合) ●ドレーン排液量と性状の観察 ●顎間固定後の呼吸困難感の観察 ●離床時・歩行時の介助 ●弾性ストッキング除去後の皮膚トラブルの有無の観察 ●口腔ケア方法指導 ●自己吸引指導 ●飲水方法指導 ●清潔ケア |
| 術後2日目 | ●鎮痛薬、止血剤の点滴投与 ●鎮痛薬の内服投与(以降、継続) | ●呼吸状態の観察 ●鼻出血の有無の観察(上顎を含む手術の場合) ●ドレーン排液量と性状の観察 ●内服方法の指導 ●清潔ケア |
| 術後3日目~5日目 | ●抗菌薬の内服投与(以降、継続) ●ドレーン抜去(排液量が10㏄以下の場合) ●ドレーン抜去後に流動食の開始 | ●鼻出血の有無の観察(上顎を含む手術の場合) ●呼吸状態の観察 ●ドレーン排液量と性状の確認 ●食事介助、食事摂取方法の指導 ●食事摂取量の観察 |
| 術後6日目~7日目 | ●顎間固定の開放(時期には個人差あり) ●ガーメントの除去(時期には個人差あり) ●全粥・ソフト食の開始(顎間固定の開放後) | ●顎間ゴム牽引実施の指導と実施状況の確認 ●食事摂取状況の確認 |
| 術後8日目~退院 | ●全粥・きざみ食の開始 | ●食事摂取状況の確認 ●顎間ゴム牽引実施状況の確認 ●退院支援内容の検討(退院後の生活に対する問題への支援など) |
<疼痛、麻痺、しびれに対するケア>
術後は創部の痛み、顎間固定に伴う痛みが生じます。患者さんには、痛みは我慢せずに看護師に伝えてもらうようにし、鎮痛薬の点滴あるいは内服投与で疼痛コントロールを行います。また、手術により神経が障害され、両頬や口唇に麻痺やしびれが出ることもあります。その場合、末梢神経障害の治療薬(メチコバールなど)を服用してもらうことで対応します。
<腫脹に対するケア>顔の腫脹は徐々に増していき、術後2~3日目でピークに達し、個人差はありますが、治まるまでに約1カ月を要します。腫脹は冷やすと遷延し、温めると悪化するため、患者さんには患部を冷やしたり、温めたりしないように指導するとともに、異常な腫脹ではないこと、通常の経過であることを説明します。
特に上顎の手術を行うと、腫脹が鼻の粘膜まで広がり鼻呼吸が難しくなるため、息苦しさを感じるようになります。患者さんが呼吸困難感を訴える場合は、口でゆっくりと呼吸するように伝えるのとあわせて、パルスオキシメータで酸素飽和度を測定し、異常があれば医師に連絡します。数値に異常がなくても、窒息するかもしれないという恐怖感から、さらに息がしにくくなる患者さんもいます。その際は、酸素飽和度の数値を見せて異常がないことを伝え、安心感を得られるようにします。
<口腔ケア>術後当日より、含嗽薬による含嗽を開始します。術後当日と顎間固定中は開口ができないため、看護師の介助のもと吸い飲みやシリンジで水を注入し、吸引しながら行います。患者さん自身による歯磨き(歯ブラシ使用)は、看護師または医師の説明・指導のあとに開始し、口腔内の観察は、術後より毎日実施します。
<精神的ケア>これまで経験したことのない痛みや腫脹により、「自分だけがこんなに腫れて痛いのではないか」と患者さんの不安や恐怖心が増強することがあります。通常の経過に伴う症状であることと回復する時期を伝え、不安を緩和できるようにかかわります。
夜は不安が強くなる傾向があるため、不眠を訴える患者さんには、処方された睡眠薬を服用してもらうことで対処します。消灯後、病室にいるのが不安で、人の動きが感じられるほうが安心するという場合は、ナースステーション近くのベンチで落ち着くまで休んでもらうなど、個々の患者さんに合わせて対応します。
<経鼻胃チューブからの吸引に関するケア>術直後は、口腔内の唾液や血液を患者さん自身で吐き出すことができないため、吸引して除去します。特に上顎の手術の場合、創部の位置によりドレナージ持続吸引装置が使用できず、血液が胃内に流れ込みやすくなります。胃のなかに血液が貯留すると強い嘔気が起こるため、適宜、術中から留置されている経鼻胃チューブより吸引を行います。体位を整えたり、背中をさすったりするなど、患者さんの苦痛の緩和にも配慮します。
下顎の手術の場合は、創部に排液のためのドレナージ持続吸引装置が留置され、胃内に血液が垂れ込むことがないため、経鼻胃チューブは早い段階で抜去します。
<顎間固定に関するケア>★顎間固定時・固定中
顎間固定は咬合状態の安定化を図るための重要な治療で、上の歯列と下の歯列をリングレット(矯正用牽引ゴム)で固定します。
固定時および固定中は強い疼痛や呼吸困難感を伴います。呼吸困難感から、顎間固定を継続することが難しくなる患者さんも少なくありません。患者さんから治療を継続できないと訴えがあった場合は、鎮痛薬による疼痛コントロールを行うのとあわせて、患者さんの状況を矯正歯科医師に伝え、治療を継続できる顎間固定の方法を検討します。
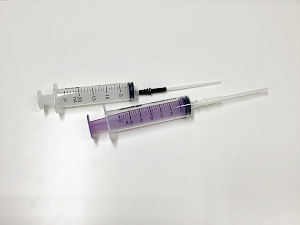
また、口を開くことができなくなるため、吸い飲みのなかに食事や飲料、水で溶いた薬を入れて、頬粘膜と歯列の間から摂取してもらいます。患者さん自身でできない場合には、口腔内に注入しやすいように工夫されたカテーテルチップを用いて看護師が介助します(図)。
顎間固定中のコミュニケーションは筆談で行い、痛みの訴えは、ビジュアル・アナログ・スケール(VAS)などのスケールを使用して、迅速に評価できるようにします。
図 食事や服薬の介助で用いるカテーテルチップ
個人差がありますが、術後6日目頃に顎間固定を開放します。その後、取り外しが可能な伸縮性のあるゴムで上下の歯列を固定する顎間ゴム牽引を開始し、退院後も継続します。
矯正歯科医師がゴムをかける位置や方法などを説明・指導したあとは、ゴムの着脱は患者さん自身で行ってもらいます。食事、歯磨き、うがいをするとき以外は装着が必要で、看護師は正しく顎間ゴム牽引が実施されているかを確認します。
顎間固定開放後は、食事形態が流動食から全粥・ソフト食に変わります。患者さんには、時間がかかってもよいので、口を大きく開けずに、ゆっくりと咀嚼することを指導します。
顎間固定による痛みは緩和されますが、これまで使われなかった筋肉を動かすことで、口を開いたり、噛んだりするときに筋肉痛のような痛み、話しづらいなどの症状が生じることがあります。患者さんには、そうした症状が出る可能性を説明し、症状に気づいたら看護師に知らせてもらうように伝えます。
退院時
退院後も顎変形症の治療は続くため、今後の治療の流れについて説明します。
退院後約7日目に、抜糸や創部の確認をします。その後は、術後1カ月・3カ月・6カ月・12カ月のタイミングで定期診察を行い、経過を観察します。
金属プレートで骨片を固定した場合、当院では術後6カ月以降にプレート除去術が実施され、上下顎骨切り術で顎先や顎角の変形に改善がみられなかった患者さんについては、プレート除去術と同時に修正手術が行われることもあります。該当する患者さんには、退院時に伝えておくようにします。退院後の生活に不安がないように、生活上の注意点について説明することも必要です(表3)。
表3 生活上の主な注意点
●術後3カ月までは硬い食物は控える
●食事や歯磨き以外は顎間ゴム牽引を行う
●顎間ゴム牽引中は大きく口を開けない(顎に負担がかかるため)
●喫煙は傷の治りが遅くなるため控える
●飲酒は、転倒により骨折や再手術の可能性があるため3カ月間は控える
●歯を食いしばったり、人と接触したりするスポーツは、3カ月間は控える。ウォーキング以外の運動を行う場合は歯科医師に相談する
他職種との連携
外科的矯正治療では、口腔外科医師、矯正歯科医師、歯科衛生士、薬剤師、栄養士など多くの職種がかかわります。看護師は、入院中に患者さんの状態観察と情報収集を行い、退院後の社会生活で問題となり得る点を抽出し、問題解決に向けて他職種と連携して支援します。例えば、退院後も柔らかい食事を継続する必要があるため、調理に不安がある患者さんには栄養士に食事指導を依頼します。
ほかに、顎間ゴム牽引の苦痛により仕事や学校生活に支障を来すことが予測される場合は、矯正歯科医師につなぎ、牽引方法を検討してもらうようにします。
参考文献
●渋谷絹子,ほか:成人看護学〔15〕 歯・口腔 第14版.医学書院,2020.