 硬膜外麻酔の準備・介助(カテーテル留置法)
硬膜外麻酔の準備・介助(カテーテル留置法)
- 公開日: 2021/8/5
硬膜外麻酔の適応や禁忌、合併症などについては、「【連載】麻酔科を極めよう! 第5回 硬膜外麻酔|適応と禁忌、実施方法、使用薬剤、副作用と合併症」で解説しています。
必要物品

硬膜外穿刺物品やドレープ類(清潔野で使用する滅菌物。下記はあくまで1例ですが、物品を一包化したキットを採用している施設も多いです)
滅菌ドレープ、ガーゼ、薬杯、消毒用ブラシ
硬膜外針、硬膜外カテーテル、コネクター、硬膜外フィルター
シリンジ各種:皮下浸潤麻酔用5mL、生理食塩水採液用10mL、抵抗消失法専用5mL(ガラス製もある)、局所麻酔薬プレフィルド
注射針各種:薬液採液用18G針、皮下浸潤麻酔用細く短い27G針、深部の皮下浸潤麻酔用長い22G針
皮膚固定具:ステリストリップもしくはカテーテル固定用デバイス、フィルムドレッシング材(オプサイト®︎、テガダーム®︎など)
薬液類:消毒液、局所麻酔薬(2%リドカインや1%メピバカインなど)、生理食塩水
処置物品:滅菌手袋、防水シーツ、濡れタオル、皮膚固定テープ類
椅子(麻酔科医師処置用)、処置台(滅菌物品を開封し、処置で使用する台)
注:硬膜外カテーテルのフィルターやコネクターに接続できるシリンジ(国際規格で黄色)は神経麻酔用規格のみです。注射針も同規格(針キャップも黄色)でないと接続できませんので準備する際に注意しましょう。
穿刺するまでの準備、体位作成
①輸液ルートを確保、モニターを装着する
末梢静脈路の確保、輸液の滴下を確認します。血圧計やパルスオキシメーターなど生体情報モニターを装着し、バイタルサインを測定します。
②体位を整える
処置を行いやすいよう患者さんの体位をとります。基本的には側臥位です。高度肥満の患者さんでは、脊椎が指で触れにくく穿刺部位の同定が困難となることがあり、ベッドに腰かけて座位で行うこともあります。
ベッドの端に患者さんの身体を寄せて、側臥位をとります。両膝を曲げ抱え込んでお腹に付くように、また顎を胸につけお臍を覗きこむように背中を丸めます(例えば、体育座りやお腹の中にいる胎児のように)。目的は、背中の椎骨と椎骨の間をできるだけ開き、穿刺を容易にするためです。
③物品の準備、環境を整える
医師が処置台の上に滅菌物品を開封し準備を行います。医師もしくは看護師が背中とベッドの間に防水シーツをはさみます。医師が穿刺部位をアルコール綿で消毒した後、滅菌手袋を履きます。穿刺部を中心に30cm四方の範囲まで消毒(クロルヘキシジン・エタノールやオラネキシジン消毒液使用)を行っていきます。介助する看護師は薬液類を、不潔にならないよう清潔野に出します。医師の指示に従い、患者さんに滅菌ドレープをかける直前に、本格的に患者さんの背中を丸めて体勢を整えます。
穿刺中の介助
①皮下に局所麻酔施行後、硬膜外腔に穿刺する
医師は、皮下へ局所麻酔施行後、硬膜外腔まで穿刺針を挿入します。硬膜外カテーテルが硬膜外腔に挿入された後、穿刺針を抜去します(【連載】麻酔科を極めよう! 第5回 硬膜外麻酔)。
患者さんの体位は、患者さんの肩と骨盤がベッドに垂直になるように注意します。また看護師は患者さんの前面に立って、医師の穿刺中、患者さんの膝と首を抱えて姿勢をキープします(図1)。
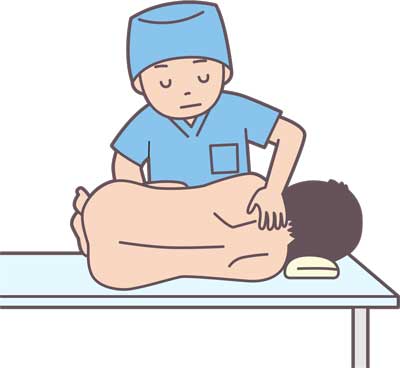
②試験投与後、カテーテルを固定する
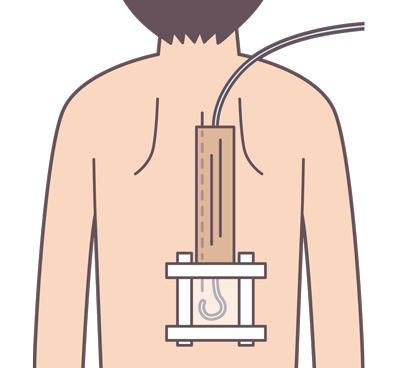
医師はカテーテル挿入後、少量の局所麻酔薬を試験投与(テストドーズ)し、カテーテルを固定器具やステリストリップ等で固定し、フィルムドレッシング材(テガダーム®︎等)を貼りつけます。
医師が滅菌ドレープを剥がし終えたあと、看護師は患者さんの前面から離れて背部の消毒液を濡れタオルで拭き取ります。まずドレッシング材の四方をテープで固定し、その後背部に沿ってカテーテルをエラスティックバンテージで固定します(図2)。
看護師が注意すること、コツ
スムーズで安全な硬膜外穿刺には看護師が行う介助がとても重要になります。患者さんの前面から覆うように肩と膝を抱えて支え、姿勢をキープするにはしばしば体力を要します。脊柱管周囲の穿刺ですので、患者さんの不意の体動で思わぬ場所に針が刺入しないようガッチリ患者さんを支える必要もあります。
穿刺前には、患者さんに処置中身体を動かさないようにしてもらうため、痛みや神経症状、呼吸症状など異常な反応があればすぐに口で直接教えてもらうよう伝えておきましょう。処置中には、医師が穿刺に集中できるよう、また不意に患者さんが動かぬよう声かけは控えます。
穿刺中は絶えず患者さんの表情やバイタルサインを看視をしながら姿勢保持に努めます。患者さんの表情は看護師にしか見えません、また医療者に異変を伝えやすい性格や雰囲気か判断に迷うときもあります。明らかに患者さんが異様な表情の場合は、穿刺中であっても声かけが必要かもしれません。
試験投与時には、脊髄くも膜下投与になって下肢の脱力がないか、急激な血圧低下がないか、血管内投与となり局所麻酔薬中毒(【連載】麻酔科を極めよう! 第4回 脊髄くも膜下麻酔)の発生がないか、看護師も医師と共に注意深く観察する必要があります。特に麻酔直後の急変では、早期発見、早期治療が患者さんの予後に大きく影響すると言われています。







