 第5回 硬膜外麻酔|適応と禁忌、実施方法、使用薬剤、副作用と合併症
第5回 硬膜外麻酔|適応と禁忌、実施方法、使用薬剤、副作用と合併症
- 公開日: 2021/5/12
硬膜外麻酔とは
脊髄を覆っている硬膜の外側の空間(硬膜外腔)に局所麻酔薬を投与する麻酔法で、カテーテルを留置して持続的に薬を注入する方法が一般的です。投与された薬は脊髄や周囲の神経繊維に浸透して鎮痛効果を表しますが、穿刺部位や薬の注入量を調整し、効かせたい脊髄分節の範囲に効かせることができるため、分節麻酔とも言われます。高濃度の局所麻酔薬を使用すると知覚神経より太い運動神経までブロックすることも可能です。手術時は全身麻酔と併用されることが多いですが、脊髄くも膜下麻酔と併用(Combined Spinal and Epidural Anesthesia: CSEA)することもあります。
硬膜外麻酔を実施するケース、適応
術後痛が強く予想される開胸手術や開腹手術、下肢の人工関節置換術などで持続注入法が選択されます。また硬膜外無痛分娩や、帝王切開術で脊髄くも膜下麻酔と併用することもあります。会陰部や肛門の手術では仙骨硬膜外麻酔を行うこともあります。上記ケースに加え、妊婦や重症な呼吸器疾患などで全身麻酔を回避したい場合も選択されます。
ペインクリニックでは椎間板ヘルニアや五十肩、帯状疱疹後神経痛などの痛みの緩和のため単回注入が行われます。
硬膜外麻酔の禁忌
基本的には脊髄くも膜下麻酔と同様です。
禁忌
絶対的禁忌
患者さんの拒否、穿刺部位の感染、頭蓋内圧亢進(脳幹ヘルニアの可能性があるため)、薬剤アレルギー、穿刺時の協力が得られない場合などです。
相対的禁忌
既存の神経・筋障害がある場合…片麻痺や対麻痺、多発性硬化症や糖尿病性末梢神経障害、脊柱管狭窄症や椎間板ヘルニアによる神経症状を認める場合など、神経症状の悪化を認めたり症状増悪に気づけない可能性もあります。
脊椎に問題がある場合…脊椎術後、二分脊椎など物理的な神経損傷や穿刺困難、薬液の広がりに予測がつかない場合があります。
出血傾向がある場合…抗凝固薬や抗血小板薬を手術まで服用を継続する必要性がある場合や休薬期間不足、採血検査で血小板数低下や凝固時間延長(APTT、PT-INR)が見られる、その他先天的な血液疾患を有する場合など、硬膜外血腫のリスクが高くなります。
また、大動脈弁狭窄や循環血液量減少状態の患者さんは循環不全を懸念して回避することがあります。
硬膜外麻酔の実施方法
穿刺部位
脊髄神経が皮膚に分布するデルマトーム(図1)に沿って目的とする鎮痛範囲の中心となる椎間に行います。

例:上腹部手術で皮膚切開部位がTh6-10であればTh7/8(第7胸椎と第8胸椎間)やTh8/9間で穿刺。開胸手術はTh4-8、下腹部手術はTh8-11、下肢手術や無痛分娩ではL2-5辺りで穿刺します。
穿刺時の体位
基本的に側臥位ですが、肥満患者や妊婦では座位で行うこともあります。穿刺部位を中心に背中側に張り出すように下肢を抱きかかえ頭はお腹を覗き込むような体勢を取っていきます(第4回 脊髄くも膜下麻酔(腰椎麻酔、脊椎麻酔を参照)。
実施方法
①皮膚皮下浸潤麻酔を行い、硬膜外針で穿刺する
細い針で皮膚皮下浸潤麻酔を行い、その後硬膜外針(18G程度の太さ)を進めていきます。皮膚、皮下、棘上靭帯、棘間靭帯、黄色靭帯を経て硬膜外腔に到達します。硬膜外腔までは通常4-6cm程度の深さです。
②針先が硬膜外腔に到達したかを確認する
硬膜外腔が陰圧であることを利用して針先が到達したか確認する方法があります。抵抗消失法ではシリンジを押し、抵抗なく生理食塩水や空気が注入されるか、水滴法は針先に垂らした水滴が吸い込まれるか目視で確認する方法です。小さな抵抗まで感じることができる抵抗消失法が現在の主流です。
③カテーテルを挿入し、針を抜く
硬膜外腔に針先があることを確認し、カテーテルを挿入します。硬膜外までの深さに4cm程加えた長さを挿入し、カテーテルが抜けないよう注意しながら、針のみ抜きます。
④硬膜外腔へカテーテルが入っているか、神経症状がないかを確認する
シリンジで吸引をかけ血管内にカテーテル先が迷入していないか、脊髄くも膜下に先端がないか確認します。血液逆流があれば、カテーテルを1cmほど引き抜いて再度吸引試験を行いますが、必要時は再穿刺します。透明の液体(脳脊髄液らしきもの)が引けてきた場合は、カテーテルを抜去して再穿刺を行います。神経障害予防のため、穿刺時やカテーテル挿入時に知覚異常や放散痛が出た場合には、穿刺や挿入を再度し直します。
⑤カテーテルを固定する
カテーテルはステリテープや皮膚用ボンド等でしっかり固定しドレッシング材を貼付します。2-3mlの少量の局所麻酔薬を試験的に投与(テストドーズ)し脊髄くも膜下や血管内投与がないことを確認します。
局所麻酔薬の持続注入は、患者さん自身で随時投与も可能なPCA(patient controlled analgesia、患者自己調節鎮痛)ポンプが用いられることが多いです。PCAポンプは電動のものとバルーンタイプがあります。
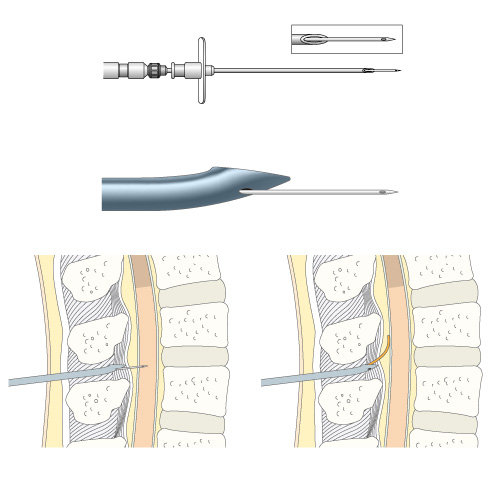
CSEAでは、2回穿刺法で脊髄くも膜下(スパイナル針)と硬膜外穿刺を別々に行う方法と、CSE針という特殊な針を用いて1回の穿刺で行う方法があります。
図2はCSE針です。硬膜外針にスパイナル針がセットでき、硬膜外腔に外筒の硬膜外針先端が達したら、まずスパイナル針を挿入してくも膜下に局所麻酔薬を投与します。その後スパイナル針を抜去して、硬膜外カテーテルを留置します。
使用薬剤
| 局所麻酔薬 |
濃度(%) |
効果発現(分) |
持続時間(分) |
20万倍エピネフリン添加(分) |
| リドカイン |
2 | 15 | 80-120 |
120-180 |
| メピバカイン |
1-2 | 15 | 90-140 |
140-200 |
| ブピバカイン |
0.25-0.5 |
20 | 165-225 |
180-240 |
| ロピバカイ |
0.2-0.75 | 15-20 |
140-180 |
150-200 |
| レボブピバカイン |
0.25-0.75 |
15-20 |
150-225 |
150-240 |
局所麻酔薬に添加される薬剤
麻薬:フェンタニルやモルヒネを添加することで局所麻酔薬の鎮痛効果を高め、局所麻酔薬の必要量を減らすことができます。
エピネフリン(アドレナリン):血管収縮作用により吸収が遅延され局所麻酔薬の極量(最大使用量)を増やすことができます。また長時間の鎮痛効果も得られます。通常20万倍程度に希釈して添加。
重炭酸ナトリウム:薬液のpHを上げる(アルカリ化)ことで局所麻酔薬の作用発現が早くなります。硬膜外無痛分娩から帝王切開に切り替わった際などに使用。
硬膜外麻酔の副作用と合併症
副作用
交感神経ブロック(冷覚低下部位より広範囲)による血圧低下、添加した麻薬による痒み、麻薬や仙骨領域までの麻酔の影響による尿閉、麻薬や副交感神経刺激による嘔気嘔吐など。
合併症
硬膜外血腫…主な原因は出血傾向(相対的禁忌参照)、血腫が脊髄を直接圧迫し神経障害を来たします。背部痛や下肢筋力低下が主な症状で膀胱直腸障害が出ることもあります。頻度は1/150000例1)と稀ですが、対麻痺に至ることがあります。発症後8時間以内に除圧・椎弓切除術を行えば神経学的な回復が望めます2)。
硬膜外膿瘍…重篤な感染は0.6/10000例未満と稀3)、背部痛と発熱が初発症状で、脊髄圧迫による知覚低下や筋力低下を来たすことがあります。
神経障害…針やカテーテルに伴う物理的な損傷が主な原因、痺れや異常知覚、筋力低下など数週間から数カ月続く場合があります。永続的な障害は0.1/10000例程度5)。
局所麻酔薬中毒、硬膜穿刺後頭痛(PDPH: post dural puncture headache)、その他…局所浸潤麻酔、脊髄くも膜下麻酔の連載を参照してください。
硬膜外麻酔に伴う看護のポイント
良好な鎮痛が得られ離床促進にも有効な麻酔法ですが、麻酔による合併症の早期発見は重要なポイントです。最も怖いのは硬膜外血腫や膿瘍です。主症状は背部痛や下肢の筋力低下ですが(感染では発熱)、カテーテル留置部位のドレッシング材の剥がれ、腫脹、発赤、出血、穿刺部痛がないかなど合わせて確認します。
手術時は高濃度の局所麻酔薬の使用で下肢の筋力低下が起きることはあるため、手術室からの申し送り時にしっかり筋力を確認しましょう。帰室後半日立っても回復しない、もしくは新たに症状が出現した場合など担当の医師に連絡しましょう。
感染が疑われればカテーテルは即座に抜去します。薬の注入を中止しても症状改善がない場合は診断のためMRI検査を行うことがあります。早期治療につながれば永続的な神経障害を防ぐことができます。カテーテル抜去後でも硬膜外血腫や膿瘍を発症することがあるため入院中は前述の症状には十分注意しましょう。ヘッドアップや離床時のみに起こる頭痛ではPDPHを疑い、早期の症状緩和につなげられるかもしれません。味覚異常や多弁の出現では局所麻酔薬中毒を疑う視点も大切です。
また、麻酔効果が不十分な場合は冷覚試験の実施、PCAボタンのプッシュ回数確認、カテーテル固定位置など確認しましょう。それらの情報をもとに、薬液ボーラス、持続注入量増加、カテーテル位置調整などを行い麻酔効果や範囲が得られるよう対処することもあります。
本連載を通して、患者さんの麻酔にかかわる安全や安楽に少しでも貢献できれば幸いです。
引用・参考文献
1)Holocker TT ,et al. Regional Anesthesia in the Anticoagulated Patient: Defining the Risks. Reg Anesth Pain Med. 2003;28(3):172-972)Hogan Q, et al. Complications of Regional Anesthesia. Edited by Finucane BT. Churchill Livingstone, Philadelphia, 1999, 271-291.
3)Cook T.M.et al. Royal College of Anaesthetists Third National Audit Project. Major complications of central neuraxial block. Br J Anaesth 2009; 102: 179-190.
この記事を読んでいる人におすすめ
硬膜外麻酔(エピ)の穿刺部位と手順【マンガでわかる看護技術】
硬膜外麻酔とは? 脊髄のすぐ近くにある「硬膜」の外側に管を入れて、そこから麻酔薬を流し、手術などの痛みをとる麻酔のことを「硬膜外麻酔」と言います。英語:epidural anesthesiaから俗に「エピ」と呼ばれます。 通常の手術では、手術が終わったら、その

第1回 麻酔総論|全身麻酔と局所麻酔
麻酔とは何か どんな小さな手術でも、何らかの麻酔がないと患者さんの痛みやストレスを和らげることはできません。日本で「麻酔」という言葉が作られたのはおよそ170年前の江戸時代後期と言われており、「麻」は痺れて感覚がなくなること、「酔」は意識が消失すること、を表してい

第1回 無痛分娩の麻酔の適応、方法、禁忌、外来での説明
はじめに 太古の昔より、人類はお産によって子孫を残してきました。 その痛みについては、いままでの人生で経験したことのない計り知れないほどものといわれ、女性にとっては母親になるためのいわば登竜門として知られてきました。その一方で、陣痛の痛みに関して医学的に緩

術後痛管理の実際〜さまざまな鎮痛方法〜
鎮痛方法には代表的なものに薬物療法、理学療法、精神・心理学療法などがあります。今回は術後痛の管理で身近に行われている薬物療法について解説していきます。薬剤を用いて行われるさまざまな鎮痛方法と、それらの鎮痛方法を用いてより効果的に術後鎮痛を行う方法を紹介していきます。

麻酔科領域で活躍する周麻酔期看護師
麻酔の専門的知識をもつ周麻酔期看護師。まだ耳慣れない言葉かもしれません。聖路加国際病院の麻酔科では、すでに周麻酔期看護師が院内外で活躍しています。今回、その周麻酔期看護師5名と麻酔科医師1名に概要を聞きました。 周麻酔期看護師とは 周麻酔期看護師の役割 周麻酔




