 NPPVとは?目的と適応、導入/中止基準
NPPVとは?目的と適応、導入/中止基準
- 公開日: 2014/2/13
ここ数年で急速に普及したNPPV(非侵襲的陽圧換気)は、人工呼吸療法を必要とする多くの患者さんに適応になるものです。その実施にあたっては、目的やメリット・デメリット・効果を十分に理解し、適応と禁忌を見極めることが大切です。
▼人工呼吸器の看護について、まとめて読むならコチラ
● 人工呼吸器の看護|設定・モード・アラーム対応まとめ
【関連記事】
● NPPVの条件設定とモニタリングの手順
● 【酸素化の評価】PaO2が低い・高いときのアセスメントとケア
NPPVとは?メリットと目的
NPPV(non-invasive positive pressureventilation:非侵襲的陽圧換気)は、気管内挿管や気管切開をすることなしに、鼻マスクや顔マスクを用いて陽圧で肺胞換気を促す非侵襲的な人工呼吸療法として、1990年頃から導入されはじめました。
NPPVはIPPVに比べて、
1. 患者さんに対する侵襲度が低い
2. 容易かつ簡便に導入できる
3. 早期に人工呼吸を開始できる
4. 肺の圧損傷や人工呼吸器関連肺炎(VAP:ventilatorassociate dpneumonia)といった合併症が少ない
などのメリット(表1)があると考えられ、現在では、ICUなどの急性期から一般病棟の慢性期、そして在宅まで、多岐にわたる疾患の呼吸管理に使用されています。
プレッシャーサポート効果があることなどから、急性期では比較的軽症のうちにアシドーシスを改善することを、また、慢性期でも1日のうち部分的に換気の補助をすることで、日中覚醒時を含めた終日の呼吸不全症状を改善することを目的に実施されています。
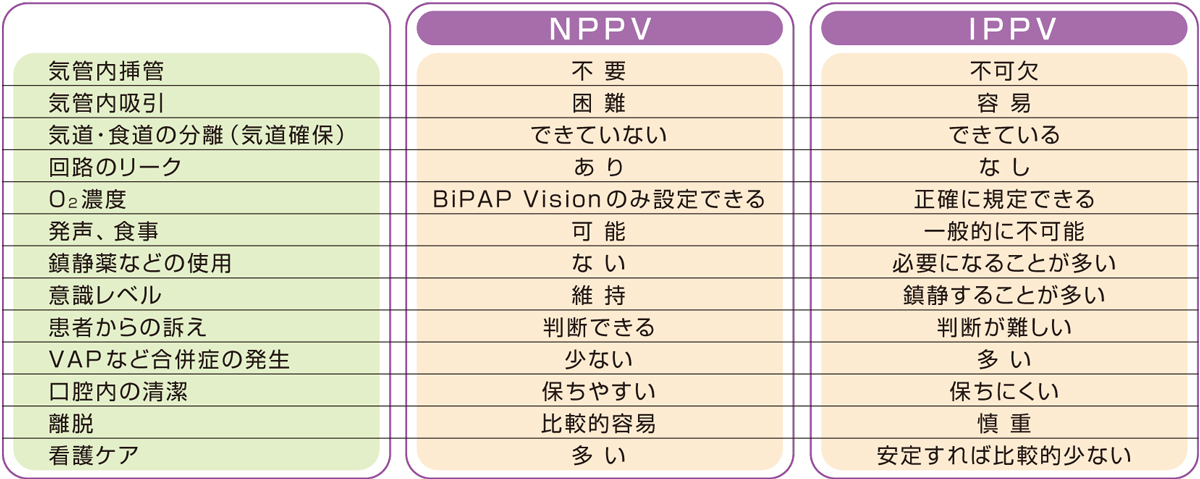
(表1)NPPVとIPPVの相違点
NPPVのデメリット
NPPVには、デメリット(表1)もあります。例えば、
NPPVはIPPVに比べて、(1)血液ガスの改善効果(PaCO2↓、PaO2↑)が確実でない、(2)気道と食道の分離(気道確保)ができない
などです。
また、導入時、IPPVでは、ほとんどの場合が鎮静薬や筋弛緩薬を用いて鎮静(セデーション)するのに対し、NPPVではこれを原則行いません。そのため、前者では患者さんの理解や協力があまり得られなくても実施できるのですが、後者ではそうはいきません。
実際、NPPVについて何も説明せず、鼻や顔にマスクを装着したところ、患者さんがパニックを起こしたという話もあります。こうして患者さんに一度拒否されてしまうと、二度と装着させてもらえないケースがほとんどです。
したがってNPPVの実施にあたっては、まず、メリットとデメリットを十分検討した上で、きちんと適応を見極めること。そして、患者さんがNPPVを正しく理解し、協力し、受け入れてくれるよう、十分な説明を行うことが大切になります。
NPPVの適応と禁忌
日本呼吸器学会から出された『NPPV(非侵襲的陽圧換気療法)ガイドライン』には、疾患ごとにNPPVのエビデンスレベルと推奨度が示されています。ガイドラインによれば、エビデンスレベルが高く、行うことが強く推奨されている疾患は、「COPDの急性増悪」と「心原性肺水腫」です。
また、欧米ではまれな疾患であるためエビデンスレベルはあまり高くないのですが、行うことが強く推奨されている疾患として、「肺結核後遺症の急性増悪」があります。従って、NPPVの導入は、エビデンスレベルや推奨度が高い疾患を有していて、一般的な適応を満たし、禁忌を満たさない症例に試みることが基本になるといえます。
とはいえ、疾患に関していうならば、エビデンスレベルや推奨度が高くないことイコール禁忌ではありません。個人的には、一般的な適応を満たし、禁忌に当てはまらなければ、気管支喘息の重積発作やARDS(急性呼吸促迫症候群)、COPDの慢性安定期、神経筋疾患などに対してもNPPVの導入を積極的に試みても構わないと考えています。
NPPVの導入基準
NPPVの導入基準として、日本呼吸器学会の『NPPV(非侵襲的陽圧換気療法)ガイドライン』の各論には、「疾患別の導入基準」が明記されています(表)。したがって、原則としては、この導入基準に基づいてNPPVを導入するかどうかを判断します。

(表)疾患別導入基準の例 1)
気管支喘息発作時のNPPVの適応基準以下のいずれかを満たす場合とする(ただし自覚症状が強い場合は早めに導入してよい)
ただし、その前に、NPPVを導入する“場”の基準(条件)を考慮する必要があります。なぜなら、NPPVは気管内挿管や気管切開こそしないものの、れっきとした人工呼吸療法であるため、NPPVに習熟したスタッフ(医師、看護師、臨床工学技士、呼吸療法士など)がチームとして機能している施設、病棟でなければ危険を伴うからです。
特に急性期では、患者さんの急変に対応し、(1)呼吸状態の重症度を的確にアセスメントできる、(2)モニター設備があり、それを理解できるスタッフがいる、(3)必要に応じて迅速に気管内挿管、気管切開を実施し、IPPVを開始できる、(4)24時間対応可能なスタッフがいる、などの基準(条件)を満たす必要があります。
一方、慢性期であれば、緊急性がなくゆっくり導入できる代わりに、長期にわたって継続しなければならず、患者さんの理解と協力が一層求められます。そこでNPPVについて十分な説明ができ、マスクフィッティングなどの細かい調整に習熟しているほか、NPPV装着に伴うさまざまなトラブル(皮膚や粘膜のトラブルなど)にも対応できる看護師がいることも、NPPV導入の基準(条件)です。
NPPVの離脱・中止基準
NPPVの離脱・中止基準が、慢性期疾患で問題になることはあまりありません。なぜなら、人工呼吸療法が必要な慢性疾患は進行性であるため、多くの場合NPPVから離脱することや中止することがないためです。もしあるとすれば、それは患者さんの意思によるNPPVの中止です。
したがって、NPPVの離脱・中止基準が重要になるのは急性期です。しかし今のところ、いずれに関しても、コンセンサスが得られたものはありません。ただ、離脱に関しては、気管切開や気管内挿管をしていないことから、IPPVよりも簡単に試みることができるというメリットがあります。
つまり、患者さんが人工呼吸から離脱した後に悪化した場合、IPPVでは再挿管が必要になるのに対して、NPPVではそのような必要がないということです。当院の場合は、急性期において、NPPVを実施する時間を徐々に短くしていきながら、完全な離脱を目指すようにしています。
一方、急性期のNPPVの中止基準はケース・バイ・ケースといえます。すなわち、患者さんの状態によっても、NPPVを実施している施設・病棟のスタッフの習熟度によっても異なってきます。
また、同じ病態の患者さんであっても、ICUと一般病棟では中止基準が異なるでしょう。必要に応じて迅速に気管内挿管や気管切開を実施しやすいICUのほうが、一般病棟に比べて、当然、NPPVの中止基準も緩くなります。
こうしたなか、当院で絶対に守っているNPPVの中止基準として、pHの悪化すなわち呼吸性アシドーシスの出現があります。NPPVを実施中にこのような全身性の悪化がみられた場合には、ただちに中止し、IPPVなどに移行しています。
NPPVを成功させるポイント
NPPVを成功させるポイントの一つは、これまで述べてきたように、“NPPVに習熟したスタッフによるチーム医療のシステムが確立されていること”です。ただし、最初から習熟していることはないので、スタートは日本呼吸器学会の『NPPV(非侵襲的陽圧換気療法)ガイドライン』により、エビデンスレベルが高く、行うことが強く推奨されている疾患、具体的には「COPDの急性増悪」や「心原性肺水腫」などを対象にNPPVの経験を重ねていくべきでしょう。
同時に、患者さんへの説明の仕方、マスクの選択やマスクフィッティングの技術に関するテクニックなどを、スタッフが学ぶ機会を設けることが大切です。
また、もう一つのポイントは、NPPVに固執しないことです。特にNPPVを取り入れ始めた時期は、どうしても意気込みが強くなり、NPPVを中止しIPPVへ移行する時期の判断を誤ってしまうことがあります。NPPVには、IPPVに比べ効果の確実性が低いなど、いくつかのデメリットがあることは確かです。早めにIPPVへの移行を検討する姿勢が大切でしょう。
引用
1)日本呼吸器学会NPPVガイドライン作成委員会 編集:NPPV(非侵襲的陽圧換気療法)ガイドライン、p.6、2006、南江堂.より引用、一部改変
(ナース専科マガジン2012年12月増刊号『一冊まるごと呼吸ケア』より転載)
▼この連載の他の記事▼
● NPPVのマスクの特徴・種類とフィッティング方法
● NPPVの特徴と種類(BiPAP Vision、NIPネーザルV、BiPAP シンクロニーなど)
● NPPVの条件設定とモニタリングの手順
● 【NPPVのトラブル対応】 マスクから空気が漏れているみたい…
● 【NPPVのトラブル対応】喉が渇いた、マスクを外したいと言われたら?
● 【NPPVのトラブル対応】低換気(Low Min Vol.)のアラームが鳴ったら?
● 【NPPVのトラブル対応】低酸素血症が起こったら?
● 【NPPVのトラブル対応】患者さんが抑うつ状態になってしまったら?








