【連載】脳神経外科看護のQ&A! 皆さんの疑問にお答えします!
 脳卒中で低下した嚥下機能を改善させるために看護師ができることが知りたい!
脳卒中で低下した嚥下機能を改善させるために看護師ができることが知りたい!
- 公開日: 2025/12/27
看護師が介入することの重要性
脳卒中の急性期には、30~50%の頻度で嚥下障害を合併するとされています1)。嚥下障害により経口摂取ができなくなると、ADLやQOLが著しく低下します。
摂食嚥下リハビリテーションにおいては、言語聴覚士(ST)が専門的な役割を担っていますが、その介入時間は限られており、STがいない施設もあります。そのため、看護師が日常のケアのなかで、嚥下機能の改善に向けて介入することが非常に重要です。
看護師の介入ポイントは「先行期」
摂食嚥下の過程は、先行期、口腔準備期、口腔期、咽頭期、食道期の5期に大別できます(表)。このうち、看護師の介入ポイントは「先行期」です。
先行期を障害する要因としては、意識レベルや認知機能の低下、易疲労性、運動障害、視野障害などがあります。看護師はこれらを評価したうえで、嚥下機能の評価、食事介助、食形態の調整、ベッドサイド上での訓練を行っていきます。STがいる場合は、連携してアプローチしていきましょう。
介入する際は、体力や身体状態、覚醒リズムを考慮して、食事時間、リハビリテーション、休息時間など、患者さんの1日をコーディネートしていくことが必要です。これは、看護師にしかできない役割といえます。
表 摂食嚥下の5期
| 先行期 | 食物を目で見て認知し、口まで運ぶ |
|---|---|
| 口腔準備期 | 食物を口腔内に取り込み、咀嚼して食塊を形成する |
| 口腔期 | 食塊を口腔から咽頭に送る |
| 咽頭期 | 食べ物を咽頭から食道へ運ぶ(この段階で誤嚥が生じる) |
| 食道期 | 食道へ送り込まれた食塊が蠕動運動によって胃へと運ばれる |
嚥下機能改善のためのアプローチのポイント
嚥下機能の評価
まずは、患者さんの嚥下機能を評価することが重要です。身体状態や意識レベルが安定し、医師より許可が出たら、速やかに嚥下機能の評価を行えるように、STと連携して調整します。
嚥下機能の評価には、画像で嚥下状態を確認する嚥下造影検査(VF)や嚥下内視鏡検査(VE)がありますが、これらは医師により実施されます。看護師でも簡便にできる評価法としては、反復唾液嚥下テスト(RSST)や改訂水飲みテスト(MWST)があります。こうしたスクリーニングテストを日常のケアに取り入れていくとよいでしょう。
反復唾液嚥下テスト
30秒間で空嚥下(唾液の飲み込み)が何回できるかを確認します。特別な道具を必要とせず、簡便に行えるのが特徴です。ただし、誤嚥のリスクがあるため、口腔ケアを実施したあとに、むせや呼吸状態の変化に注意しながら行います。認知症などで指示を理解することが困難な場合、意識レベルが低下している場合、重度の嚥下障害が疑われる患者さんでの実施は避けるようにします。
【手順】
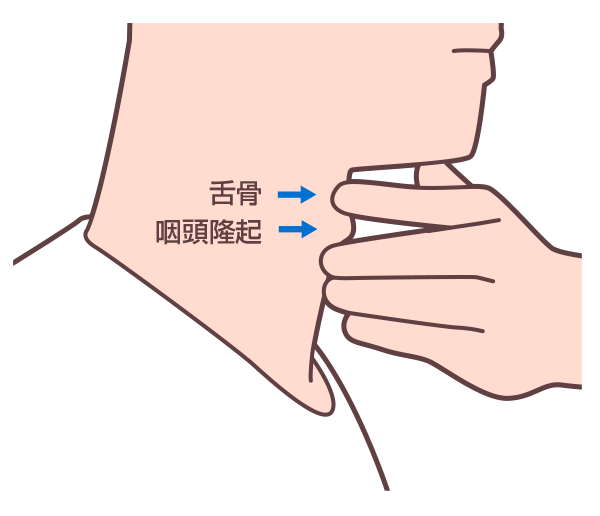
①人差し指を舌骨に、中指を喉頭隆起の上に置く(図1)。
②患者さんには、30秒間で、できるだけ早く、唾の飲み込みを繰り返してもらう。
③嚥下を触診で確認し、嚥下回数をカウントする。
図1 指の位置
【評価】
30秒間で2回以下の飲み込みで、誤嚥リスクありと判断する。
改訂水飲みテスト
冷水を使用し、実際の嚥下状態を評価するテストです。反復唾液嚥下テスト同様に、誤嚥には十分注意し、指示を理解するのが困難な場合や意識レベルが低下している患者さんでの実施は控えましょう。
【手順】
①冷水3mLを入れたシリンジを準備する。
②シリンジを持つ手と反対側の手の指を、舌骨と甲状軟骨の上に乗せる。
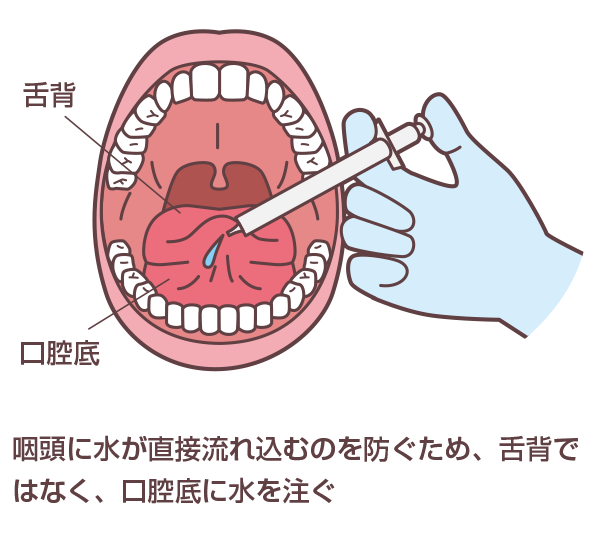
③冷水3mLを口腔底に注ぎ、嚥下を指示する(図2)。
④嚥下を触診で確認する。
⑤嚥下が起こったあと、「エー」などと発声してもらい、湿性嗄声の有無を確認する。
⑥湿性嗄声がみられなければ、反復嚥下を2回行ってもらう。
【評価】
評点1:嚥下なし、むせるand/or呼吸切迫
評点2:嚥下あり、呼吸切迫
評点3:嚥下あり、呼吸良好、むせるand/or湿性嗄声
評点4:嚥下あり、呼吸良好、むせなし
評点5:評点4に加え、反復嚥下が30秒以内に2回可能
※評点が3点以下は問題あり。
※評点が4点以上であれば最大でさらに2回繰り返し、最も悪い結果を評点とする。
図2 水を注ぐ場所
食形態の調整
STや管理栄養士と連携しながら、嚥下機能や身体状態に応じた食形態を調整します。摂食・嚥下の難易度にもとづいた嚥下食の分類には、『日本摂食嚥下リハビリテーション学会嚥下調整食分類 2021』、『特別用途食品(えん下困難者用食品)』(えん下困難者用食品ってなに?)、『ユニバーサルデザインフード(UDF)』などがあるため、参考にするとよいでしょう。
食事環境の整備
食事前に口腔ケアを行い、口腔内を清潔に保つとともに覚醒を促します。テレビを消す、周囲を整理するなど、患者さんが食事に集中できる環境を整えます。頸部が伸展すると誤嚥のリスクが高まるため、頸部が前屈位になるように、リクライニングやクッションで姿勢を調整します。テーブルの高さにも配慮しましょう。
食事介助
声かけを行いながら、食事の内容を目や耳、匂いで確認してもらい、感覚が刺激されるようにかかわります。食器を使うことが難しい場合でも、患者さんに触ってもらい、触覚を刺激します。患者さんが食べやすい一口量を調整し、食事時間や食事量に配慮することも必要です。患者さん自身で食事摂取が可能な場合は、自助具の活用も検討します。
摂食嚥下訓練の実施
摂食嚥下リハビリテーションではさまざまな訓練法が開発されています。ベッドサイドでできる簡単な訓練法もあるため、STに相談しつつ、患者さんの状態に適した訓練を食事の前に取り入れていくとよいでしょう。
引用・参考文献
●日本摂食嚥下リハビリテーション学会 医療検討委員会:摂食嚥下障害の評価 2019.(2025年12月25日閲覧)https://www.jsdr.or.jp/wp-content/uploads/file/doc/assessment2019-announce.pdf
●稲川利光,編:摂食嚥下ビジュアルリハビリテーション.学研,2017.
●聖隷嚥下チーム,他:嚥下障害ポケットマニュアル 第4版.医歯薬出版,2018.
イラスト/たかはしみどり






