 ②耳朶測定の活用|もっと知りたい! パルスオキシメータ
②耳朶測定の活用|もっと知りたい! パルスオキシメータ
- 公開日: 2021/7/7
前回では、測定部位の違いによる経皮動脈血酸素飽和度(SpO2)の特徴について解説しました。今回は、多くの医療現場で普及しつつある耳朶プローブを使用したパルスオキシメータの活用方法についてみていきましょう。
SpO2測定は誰のため?
入院中の患者さんは、点滴チューブのほか、心電図モニタや非観血的血圧測定(NIBP)など多くのケーブル類に接続され、生体情報をモニタリングされています。
SpO2プローブの装着部位は、適応プローブが比較的安価で広く普及していることながら、手指がよく選択されています。手指はプローブの装着がしやすく簡便なうえ、脈波信号の大きさと安定性からも多くの医療従事者から信頼されているといえます。
しかし全身麻酔中を除き、日常生活動作で最もよく使う手指にSpO2プローブを装着することは、患者さんのベッド上での動作や離床の促進、リハビリの実施に影響を与えることがあります。例えば、SpO2プローブを手指に装着し食事を摂る光景はよく目にしますが(図1)、果たして、患者さんは違和感や苦痛なく食事を摂ることができているでしょうか? また、手指に装着されたプローブは手指の動きに伴いノイズが混入しやすいためにSpO2のモニタリングは、精度よく安全に行えているとは限りません。
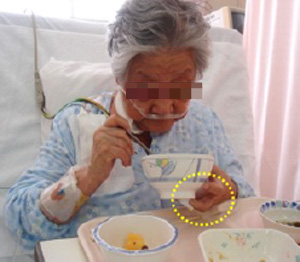
指にプローブが装着されていて、食事が摂りにくい
SpO2は誰のためのモニタリングか――もちろん患者さんのためであることは言うまでもありません。
現在では、患者さんの状態に合わせ、よりストレスを低減できるようなプローブの装着部位や種類を選択できるようになってきています。図2は、同じく酸素投与中の患者さんの様子ですが、耳朶にプローブが装着されています。耳朶プローブを使用したパルスオキシメータは、第1回目(①測定部位でどう違う?)で解説したように、多くの医療現場に普及しつつあります。以下に、筆者の経験をもとに、耳朶測定のパルスオキシメータの活用について紹介します。
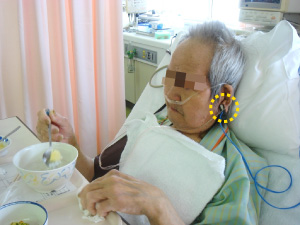
耳朶プローブ装着の様子
早期離床やリハビリの促進に有用な耳朶プローブ
現在では、早期離床やリハビリを積極的に行うことにより、患者さんのADLの維持・拡大につながることが広く認識されており、その重要性が度々指摘されています。ベッドサイドでの積極的なリハビリは、酸素療法や人工呼吸器からの離脱を促進する可能性があり、リハビリの開始基準や中止基準にSpO2のモニタリングは必須の条件とされています1)、2)。
筆者らは患者さんの同意を得て、耳朶と手指双方に同時にSpO2プローブを装着し、歩行動作がモニタリングに与える影響について比較検討しました3)。歩行器を使用した歩行動作の際には、プローブを装着した手指を使うことが多く、それに伴い手指センサで測定した脈波信号にノイズが混入し測定が不安定となります。
また、手指にプローブを装着していることで、「握る」、「支える」、「手をつく」といった動作にも支障が生じ、さらにプローブコードが身体に巻き付くなどして患者さんの動作を制限してしまうことがありました。
一方、耳朶へのプローブ装着時は、患者さんの動作制限が軽減され、SpO2のモニタリングにもあまり影響を及ぼしませんでした。ただし、どちらのプローブもベッドサイドモニタに接続された状態(有線式)である場合には、患者さんに一定の動作制限がかかります。そこで、歩行訓練などのリハビリ時においては、送信機(無線式)と耳朶プローブを組み合わせて活用することでその影響を抑えることができ、また患者さんのストレスは軽減され、離床促進につながることが期待できます(図3・図4)。

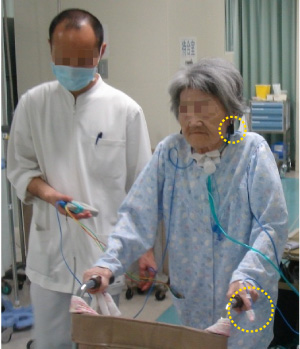
送信機でSpO2のモニタリング
耳朶測定の活用場面
筆者が勤務していた施設においては、2008年以降、耳朶プローブの使用を第一選択に加えてきました。ここでは耳朶測定が有用であった臨床場面を紹介します。
①人工呼吸・酸素療法中の患者さん
患者さん自身が寝返りをうてる場合を除き、排痰や無気肺の予防のために体位ドレナージは重要です。例えば、右側臥位では左耳朶へプローブを装着し、左側臥位では右耳朶へ装着するなど、容易に対側へ付け直すことが可能です。
急性呼吸窮迫症候群(ARDS)のような重症肺炎では、腹臥位療法が行われていますが、その際のプローブ着脱も容易です。肺保護の観点から高濃度酸素投与による弊害は多くの研究で指摘されていて、患者さんの予後に影響するといわれています。
一方、低すぎる酸素濃度での管理は、不十分な酸素供給により臓器障害を引き起こす可能性があり、いずれにしてもSpO2を指標としたモニタリングが重要といえます4、5)。そのため、脳組織へ供給される動脈血酸素飽和度を反映する耳朶でのSpO2の測定は、重要なモニタリングとなるでしょう5)。
②心臓カテーテル室
心臓カテーテル治療では、手術に準じた清潔手技が必要です。そのため患者さんの全身がサージカルドレープに覆われます。
治療中、患者さんの体動や患者さんが乗るカテーテル台の動きなどにより、手指に装着したSpO2プローブのコードが引っ張られることで装着外れや測定が不安定になることを経験しました。プローブが手指、足趾から外れてしまった場合には、ドレープの中を観察する必要があり、治療中の装着状態の確認することは容易ではありません。このような場合は、耳朶プローブの使用が有用です。
特殊な検査や治療の場合を除き、顔全体までドレープを覆うことは少ないため、装着状態の確認は容易であり、モニタリングに対し安心感が得られます(図5)。

③手術室
心臓カテーテル室と同様に、手術室では清潔手技のため患者さんはサージカルドレープで覆われます。術者は患者さんの両側に立つため、手術が開始されると手指のSpO2プローブの装着状態を確認することは困難です。
また、出血性ショックや血圧低下を伴う緊急手術では末梢循環不全により手指のPI*が低下しSpO2の測定が不安定となることがありますが、耳朶でのSpO2測定ではモニタリングが継続できることもあります。(図6)。
*灌流指標(Perfusion Index)や脈動率(Pulse-amplitude Index)と呼ばれており、PIという略称を用いています。

④血液透析中
血液透析では、透析中、シャント肢に透析用の針が挿入されているため、あらゆる動作は非シャント肢を使わざるを得ません。しかし、プローブを非シャント肢に装着すると両手ともに動作が制限されることになります。血液回路とSpO2プローブコードで両手が抑制された状態では、耐え難い患者さんのストレスとなり得ます。
⑤末梢循環不全、低灌流状態の患者さん
手術室における耳朶プローブの有用性でも述べましたが、末梢循環不全や低灌流状態によって手指の症例で末梢冷感となり、手指のSpO2の測定が困難となることを経験します。心原性ショックや敗血症性ショックの症例で、耳朶でのSpO2のモニタリングが有用であった一例を示します(図7)6)。ショックバイタル時の血行動態が悪化した患者さんでは著しい末梢循環不全が生じます。手指、耳朶のPIはともに低値となり、手指では測定不安定となりました。一方、耳朶SpO2はSaO2と近似値であり、有効で継続的なモニタリングが可能でした。

⑥皮膚障害の防止と装着部位のローテーション
入院が長期になればなるほど、医療関連機器圧迫創傷(MDRPU)のリスクは増加します。パルスオキシメータについていえば、手指へのプローブ装着時間が長時間になるほど、クリップ式プローブの圧迫による血流障害のリスクが増大します。最近ではプローブのディスポーザブル化が進み装着部の皮膚障害は軽減されつつありますが、耳朶装着とローテーションすることで単一部位での装着時間を減らしMDRPUを予防できます。
⑦その他
入院患者さんでは、清拭、着替え、体位交換を行う際、装着した手指プローブをいったん外さなければならないことがあります。そうした際、耳朶プローブの場合は、耳朶に装着したまま清拭や体位交換など実施することが可能であり、プローブの着脱も容易に行えます。
また、新型コロナウイルス感染症や心原性ショックで使用されている体外式膜型人工肺(ECMO)では、局所脳組織酸素飽和度(rSO2)*のモニタリングが重要といわれています。しかし、rSO2をモニタリングできる機器は高価であるために有していない施設も多く、その代用として、脳へ灌流する動脈血中の酸素飽和度の評価に耳朶のSpO2を指標にするなど、耳朶プローブが有効的に活用されています。
*近赤外線分光法(NIRS:near-infrared spectroscopy)を用いて、非侵襲的に測定される脳の酸素飽和度
まとめ
今まで耳朶でのSpO2測定が有用である臨床場面をいくつか紹介しました。しかし、耳朶プローブでも測定が困難となる場合もあります。
耳朶は、手指と同様に末梢組織であることから末梢循環不全の影響を受けることはあります。また手指ほど動きは少ないにしても、頭部を横や縦に動かすことにより耳朶プローブにノイズが混入し測定不安定となる状況も経験します。耳朶プローブは、SpO2の測定で汎用されている手指用プローブに比べ未だ高価です。
患者さんの状況に応じて、時には動脈血ガス分析によって得られたSaO2とプローブ装着した部位におけるSpO2との対比を行ったうえで、適切なモニタリングすることが重要といえるでしょう。
いずれにしても、これまでみてきたように耳朶プローブの活用が有用な場面も多いので、患者さんの状態やQOLに応じたSpO2プローブ装着部位の正しい選択を心掛けてください。
引用・参考文献
1)日本集中治療医学会早期リハビリテーション検討委員会:ガイドライン 集中治療における早期リハビリテーション ~根拠に基づくエキスパートコンセンサス~.日本集中治療医学会誌 2017;24:255-303.2)日本呼吸ケア・リハビリテーション学会,他:呼吸リハビリテーションに関するステートメント.日本呼吸ケア・リハビリテーション学会誌 2018;27(2):95-114 3)中井浩司,他:患者のADLを広げるSpO2モニタリングへのアプローチ-耳朶センサとテレメータを使用した試み―.第36回日本集中治療医学会学術集会で報告(2009).
4)Hendrik J. F. Helmerhorst, MD,et al: Metrics of Arterial Hyperoxia and Associated Outcomes in Critical Care.Crit Care Med 2017;45:187-195.
5)Loic Barrot, M.D,et al:Liberal or Conservative Oxygen Therapy for Acute Respiratory Distress Syndrome.N Engl J Med 2020 Mar 12;382(11):999-1008.
6)中井浩司,他:当院における耳朶SpO2センサの使用状況と臨床応用の可能性について.医療機器,日本医療機器学 2010;80(5):499-501.








