 第2回 小児のバイタルサイン測定|意義・目的、測定方法、注意点
第2回 小児のバイタルサイン測定|意義・目的、測定方法、注意点
- 公開日: 2022/1/27
バイタルサイン測定の意義
小児は成人と比べて生理機能が未熟で、外界からの刺激を受けやすく、バイタルサインは変動しやすい状態にあります。また、年齢が低いほど自分の症状や苦痛をうまく表現できません。そのため、バイタルサインという客観的な指標が、異常を早期に発見し、治療や処置の際の重要な判断指標となり、適切な看護ケアを行うために重要となってきます。
小児のバイタルサイン測定では、体動や啼泣により測定値が変動しやすいことから、ストレスを最小限にする必要があります。発達段階や状況に応じた測定方法・用具を選択し、遊びを交えるなどの工夫が必要です。家族の協力を得ることも、一つの方法です。家族(保護者)の協力を得ることで、子どもの情報を得られるだけでなく、家族自身が子どもの状態の変化を知るための有効な機会となります。
バイタルサイン測定の順番
小児のバイタルサインは、体動や啼泣による影響を小さくするため、基本的には「呼吸」→「脈拍」→「体温」→「血圧」の順で測定しますが、患児の発達段階や理解力、病状や機嫌などにより、順番を工夫することも大切です。
呼吸測定
呼吸測定の目的
呼吸の数や深さ、リズム、呼吸音、左右差、呼吸パターンなどの状態から、呼吸器系・循環器系などの疾患の診断および治療の指針とします。
小児の呼吸の特徴
新生児や乳児は、成人に比べて肺胞数が少なく、ガス交換のための肺胞の表面積も小さいため、1回の換気量が少なくなっています。そのため、呼吸数を多くすることで十分な換気量を補っています。また、呼吸中枢が未発達で上気道も狭く、呼吸困難に陥りやすい状態です。学童期以降からは肺胞が大きくなり、胸郭・呼吸筋も発達し、それに伴い呼吸数は減少し、成人の呼吸に近づいていきます(表1)。
表1 発達段階別の呼吸数の目安| 発達段階 | 新生児 | 乳児 | 幼児 | 学童 | 成人 |
|---|---|---|---|---|---|
| 呼吸数(回/分) | 30~50 | 30~40 | 20~30 | 18~20 | 16~18 |
呼吸の測定方法と注意点
【必要物品】
ストップウォッチや秒針のついた時計、手指消毒剤、聴診器(胸郭側の皮膚に密着するよう、体格に合った大きさのものを選択しましょう) ※感染予防のため、聴診器は、入院の場合はできるだけ患児1人につき1本準備し、それ以外の場合は、使用ごとに消毒をしましょう。【手順】

脈拍・心拍測定
脈拍・心拍測定の目的
脈拍・心拍数、リズム、血管の緊張、心音などから循環の状態を知り、健康に関する重要な指標を得ることを目的とします。
小児の脈拍・心拍の特徴
血液が心臓の拍動によって動脈に送り出され、末梢血管まで到達するときの波動を脈拍といいます。また、心室から1回に送り出される血液の量を1回拍出量といい、1分間で送り出される血液の量(1回拍出量×心拍数)を心拍出量といいます。
小児では、年齢が低いほど心臓は小さく、心筋の筋力も弱いことから、1回拍出量は少なくなります。心拍数は哺乳や啼泣、その他の活動などの影響を受けやすく、変動しやすいという特徴があり、発熱や心臓血管系疾患なども影響要因となりえます。なお、成長に伴い心臓も筋力も大きく強くなり、1回拍出量が増加するため、心拍数は減少します(表2)。
脈拍・心拍測定では、拍数だけではなく、リズムや心音の異常なども知ることができ、特に新生児では、心臓血管系疾患の発見の一助となります。
表2 発達段階別の脈拍・心拍数の目安| 発達段階 | 新生児 | 乳児 | 幼児 | 学童 | 成人 |
|---|---|---|---|---|---|
| 脈拍(回/分) | 120~140 | 110~130 | 90~110 | 80~100 | 60~100 |
脈拍・心拍の測定部位
成人では橈骨動脈での触診法が主ですが、小児では拍動が弱く触れにくい場合や、測定している間に安静を保つことが難しい場合もあるため、触知しやすい部位を探します(図2)。特に、新生児や乳児は拍動が弱く心拍数が多いため、聴診器で心拍数を測定することもあります。
図2 小児で触知しやすい部位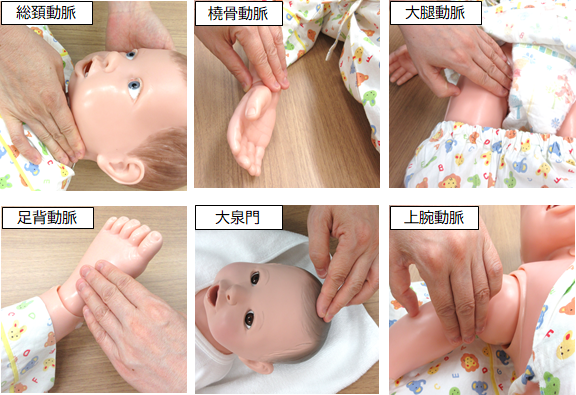
脈拍・心拍の測定方法と注意点
【必要物品】
ストップウォッチや秒針のついた時計、聴診器(心音法の場合)、手指消毒剤 ※感染予防のため、聴診器は、入院の場合はできるだけ患児1人につき1本準備し、それ以外の場合は、使用ごとに消毒をしましょう。【手順】


体温測定
体温測定の目的
体温測定は、全身状態の変化を観察するうえで、簡便かつ客観的で信頼性の高い指標を得ることができ、小児のアセスメントにおいては不可欠なものです。身体の温度を測定することにより、健康に関する重要な指標を得ることを目的とします。
小児の体温の特徴
小児は、新陳代謝が盛んで熱生産量が多いことから、成人よりも体温は高くなります。一般的には腋窩温で37.5℃以下が平熱とされていますが、発達段階によって平均体温は変わってきます(表3)。小児の体温は個人差が大きいため、一人ひとりの普段の体温を知っておく必要があります。
また、特に乳児の場合、体温喪失を防ぐ皮下組織が少なく、発汗機能や体温調節機能が未熟なため、周囲の環境温度の影響を受けやすい状態です。発達段階的な要因以外にも、栄養状態、運動、薬剤使用の有無、測定部位や方法によっても影響を受けます。成長とともに皮下組織が増加し、体温調節機能も成熟するため、環境温度による変動は少なくなっていきます。
表3 発達段階別の平均体温(腋窩温)の目安| 発達段階 | 新生児 | 乳児 | 幼児 | 学童 | 成人 |
|---|---|---|---|---|---|
| 体温(℃) | 36.7~37.5 | 36.8~37.3 | 36.6~37.3 | 36.5~37.3 | 36.0~36.5 |
体温の測定部位
体温は、測定する部位によって温度に違いがあります。また、測定部位により適応や特徴も異なります。発達段階や疾病の状態に合わせて適切な測定部位を選択しましょう(表4)。
表4 体温の測定部位による適応と特徴
体温の測定方法と注意点
【必要物品】
測定部位や患児の状態に適した体温計(表4参照)、手指衛生剤、アルコール綿(必要時:潤滑剤、プローベカバー、ディスポーザブル手袋、ディスポーザブルエプロン) ※感染予防のため、体温計は、入院の場合はできるだけ患児1人につき1本準備し、それ以外の場合は、使用ごとに消毒をしましょう。【手順】




血圧測定
血圧測定の目的
末梢循環・心拍出量・循環血液量など、健康状態に関する重要な指標を得ることを目的とします。
小児の血圧の特徴
血圧は、血液が流れる際に血管の壁にかかる圧力で、心拍出量と末梢血管抵抗により決まります。心拍出量・末梢血管抵抗が上がれば、血圧も上がります。新生児では、心臓の拍動力が弱く血管の柔軟性も高いため、血圧は低く脈圧も小さくなりますが、成長にしたがって心臓自体の大きさが増大し、血圧は上昇します(表5)。
表5 発達段階別の血圧の目安| 発達段階 | 収縮期圧(mmHg) | 拡張期圧(mmHg) |
|---|---|---|
| 新生児 | 60~80 | 60 |
| 乳児 | 80~90 | 60 |
| 幼児 | 90~100 | 60~65 |
| 学童 | 100~110 | 60~70 |
| 成人 | 110~130 | 60~80 |
血圧の測定部位
通常は上腕で測定することが多いですが、点滴やギプス固定、血管シャントなどがある部位は避けましょう。上腕以外にも、前腕や大腿・下腿で測定することができます(図3)。
図3 血圧測定部位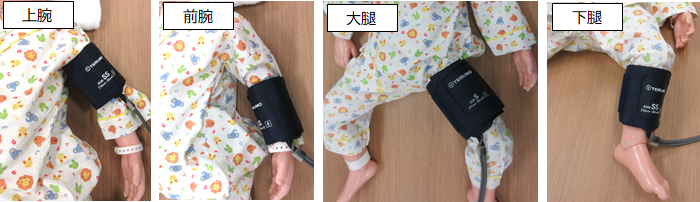
血圧の測定方法と注意点
血圧の測定方法には、聴診器を用いて拍動音(コロトコフ音)を聴診する「聴診法」と、脈拍を触知して収縮期血圧のみを測定する「触診法」があります。近年では、小児でも電子血圧計を使用する場面が多くなってきています。
【必要物品】
血圧計(アネロイド血圧計・電子血圧計など)、聴診器、手指消毒剤 ※感染予防のため、聴診器は、入院の場合はできるだけ患児1人につき1本準備し、それ以外の場合は、使用ごとに消毒をしましょう。血圧計も使用ごとに消毒します。【手順】

意識障害の評価
小児は生理機能が未熟なために外からの刺激を受けやすく、状態が急激に悪化し、容易に重篤化する可能性があります。意識障害は、脳幹部を中心とした部位の障害を意味することもあり、生命を脅かす状態として緊急処置が必要になることもあります。全身状態と意識レベルの評価を行い、その変化を細やかに観察し的確に対応することで、生命の危機的状況を回避し、障害の進行を防ぐことにつながります。
小児の意識障害の評価の仕方
意識障害を伴う状態の場合、全身状態はもちろん、基礎疾患や家族歴、それらの経過を含めた基礎的情報と意識レベルを把握することが重要です。また、特に小児の場合、緊急薬品の使用量の決定にあたり、体重の確認が必要となります。
意識障害の観察項目
【基礎的情報】
既往歴、基礎疾患、治療経過、家族歴、体重などを情報収集します。
【意識レベル】
小児は認知・言語機能が未熟なため、成人用のジャパン・コーマ・スケール(JCS)やグラスゴー・コーマ・スケール(GCS)での評価が難しい場合があります。乳児期~幼児期(4歳まで)には、乳児の意識レベル点数表(坂本法)(表7)や乳児・小児用GCS(表8)を使用します。意識障害が続いている場合には、毎回同じ条件・方法を用いて行いましょう。
表7 乳児の意識レベル点数法(坂本法)
坂本吉正:小児神経診断学.金原出版,1978,p.36.より引用

【バイタルサイン】
意識障害の原因が脳幹部である場合、体温や呼吸をつかさどっているため、バイタルサインは重要な観察項目です。
●呼吸:呼吸数、呼吸パターン、呼吸の深さなどを観察します。 ●脈拍:脈拍数、脈の緊張度、リズム不整などを観察します。 ●体温:高体温は炎症性疾患や脳内出血など、低体温は循環不全や溺水・薬物中毒などでみられます。 ●血圧:まずは測定可能かどうかを聴診・触診し、血圧値を観察します。【全身状態】
痙攣やチアノーゼの有無、皮膚色や顔色、冷感や熱感、失禁の有無などを観察します。
【瞳孔・眼症状】
瞳孔の大きさ、左右差、対光反射、眼球偏位の有無を観察します。
【運動障害・麻痺】
自発運動や左右差の有無を観察します。また、不随意的なものか随意的なものかも重要な情報です。
【姿勢】
異常な体位の有無や、その姿勢が一側性か両側性かを観察します。
【感覚障害】
触覚や痛み刺激に対する反応を観察します。意識障害が深いと、刺激への反応がない場合もあります。
【神経学的症状】
睫毛反射・眼瞼反射・角膜反射の有無や、項部硬直・ケルニッヒ徴候の有無を観察します。
【随伴症状】
その他の、嘔気や嘔吐などの症状の有無を観察します。
【検査データ】
血算・電解質・血糖などの血液検査データ、動脈血(あるいは静脈血)血液ガス分析データ、画像データなどを把握しておきましょう。
意識障害を評価する際の注意点
意識障害を評価する際、観察項目やその評価方法は基本的には成人と同様ですが、小児は発達段階により身体・認知機能に幅があるため、各発達段階に適した評価方法を選別する必要があります。また、成長の個人差や基礎疾患(脳神経系疾患など)の有無による身体・認知機能の違いもあるため、普段の状態を家族から情報収集しておくことが重要になってきます。
意識障害を呈する子どもを目にすることは、家族にとって精神的にとてもつらい状況です。正確でわかりやすい情報の提供や声がけなども、小児の緊急時の看護の重要な役割です。
参考文献
●奈良間美保,他:系統看護学講座専門分野Ⅱ 小児看護学[1] 小児看護学概論・小児看護学総論.医学書院,2019. ●大塚香,他:見てできる臨床ケア図鑑 小児看護ビジュアルナーシング.学研メディカル秀潤社,2020.
【小児科の看護技術についてもっと読む!】
●第1回 プリパレーション(プレパレーション)|処置を受ける子どもへの支援
●第3回 小児の輸液管理|目的、穿刺部位、挿入部位の固定ポイント、注意点
●第4回 小児の吸入療法|吸入機器の種類・特徴・吸入手順・注意点
●第5回 小児の吸引(気管吸引)|目的、手順、注意点
●第6回 小児の経管栄養|目的、適応、手順、注意点
●第7回 小児・乳児の救急蘇生法|心肺蘇生(胸骨圧迫・人工呼吸)、AED、気道異物除去など
【バイタルサインを動画で学ぶ!】
●ねじ子のひみつ手技 動画「バイタルサイン#1」
●ねじ子のひみつ手技 動画「バイタルサイン#2」






