 統合失調症の看護|原因、病型、症状、治療、看護計画など
統合失調症の看護|原因、病型、症状、治療、看護計画など
- 公開日: 2024/11/13
統合失調症とは
統合失調症とは、主に思春期から青年期にかけて発症する精神疾患です。思考・感情・行動を1つの目的に沿ってまとめていく能力が長期にわたって低下し、幻覚や妄想などの症状を認め、現実と非現実との区別がつきにくくなるのが特徴です。日本における患者数は約77万人にのぼるとされています1)。
【関連記事】
●精神科の疾患と治療を知っておこう(統合失調症・うつ病)
統合失調症の原因
統合失調症の原因はまだ解明されていませんが、遺伝的要因、環境・ストレス要因、神経伝達物質の異常など、複数の要因が重なって発症すると考えられています。
遺伝的要因
統合失調症の遺伝率は約80%と推定されています2)。家族が統合失調症であっても、必ずしも遺伝するとはかぎりませんが、現在も原因遺伝子を特定するための研究が進められています。
環境・ストレス要因
環境・ストレス要因としては、母体における妊娠中の感染症、出生時の合併症、出生前後の栄養不足、早期のトラウマ体験(PTSD)、薬物乱用などが挙げられます。社会的孤立やストレスも、統合失調症の発症リスクを高める要因になると考えられています。
神経伝達物質の異常
統合失調症の発症には、ドーパミンやセロトニンといった、神経伝達物質の異常が関与していると考えられています。例えば、統合失調症の特徴的な症状として知られる幻覚や妄想は、ドーパミンの過剰分泌により生じるとする説があります(ドーパミン仮説)。
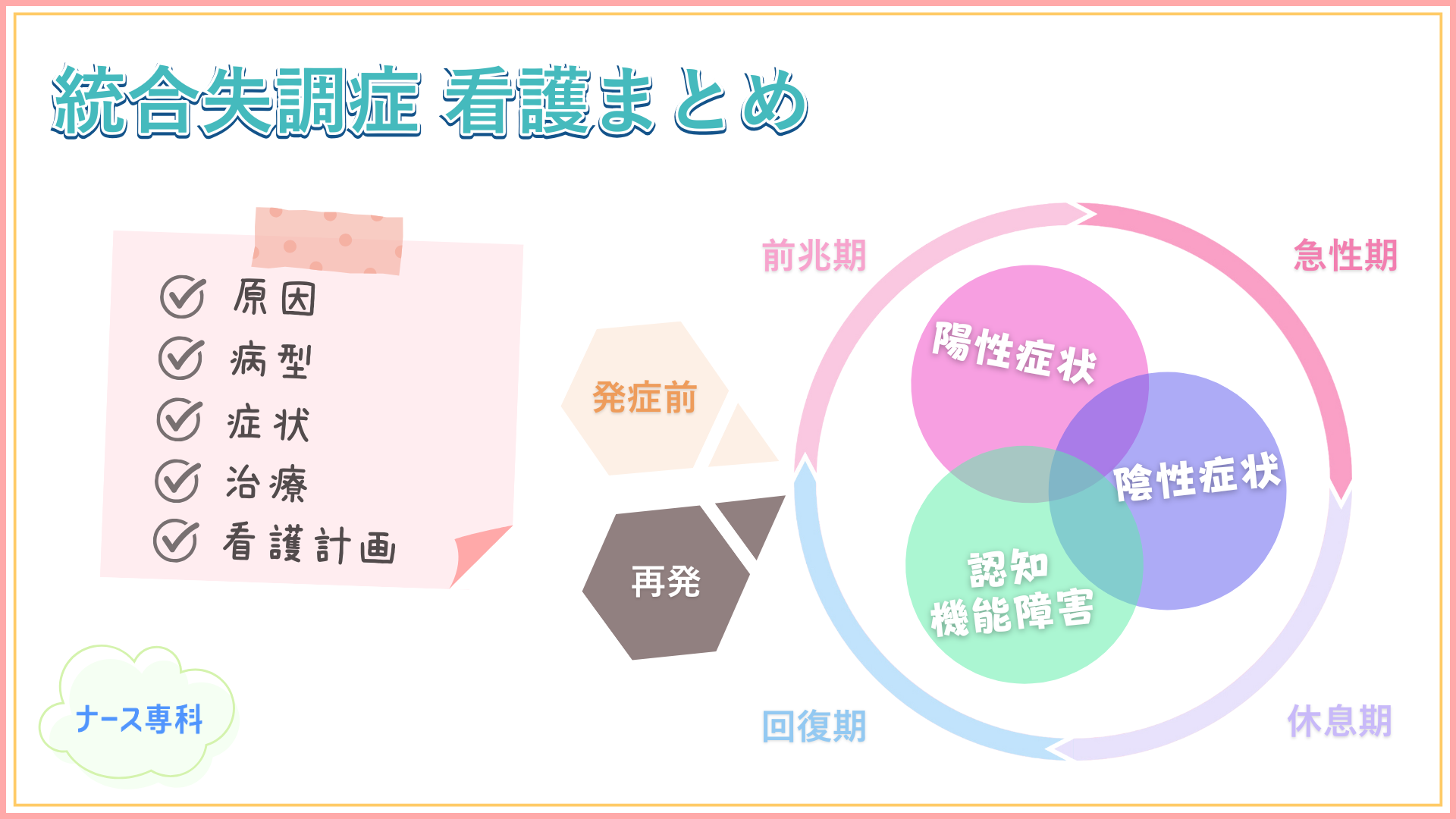
統合失調症の病型
統合失調症の代表的な病型として、「破瓜型」「緊張型」「妄想型」の3つがあり、それぞれ異なる特徴を持っています。
破瓜型
破瓜型統合失調症は、思春期から青年期にかけて発症することが多く、情緒不安定で思考のまとまりの欠如がみられるほか、感情表現が乏しくなる陰性症状(無感情、意欲低下)が目立つのが特徴です。思考や言動がバラバラになるという意味で、「解体型統合失調症」と呼ばれることもあります。
緊張型
緊張型統合失調症は、20歳前後の青年期に発症するケースが多くみられます。激しい興奮状態と昏迷状態(強く呼びかけても一瞬しか反応が得られない)という、両極端の症状が現れるのが特徴です。
妄想型
妄想型統合失調症は30歳前後での発症が多く、他の病型に比べて比較的遅い傾向にあります。幻覚や妄想が主な症状で、他者が自分に危害を加えようとしていると疑う「被害妄想」、自分が特別な存在であると信じ込む「誇大妄想」がみられます。ほかに、周囲の何気ない会話やニュースを見て、自分に関係があると思い込む「関係妄想」や、誇大妄想とは反対に、自己評価が著しく低くなる「微小妄想」が認められることもあります。
統合失調症の経過
統合失調症の経過は、「前兆期(前駆期)」「急性期」「休息期(消耗期)」「回復期」の4つの段階に分けられます。前兆期から回復期まで一方向の経過を辿るとはかぎらず、休息期や回復期に入り状態が安定してきても、治療の中断やストレスがきっかけで急性期に戻り、再発することもあります。
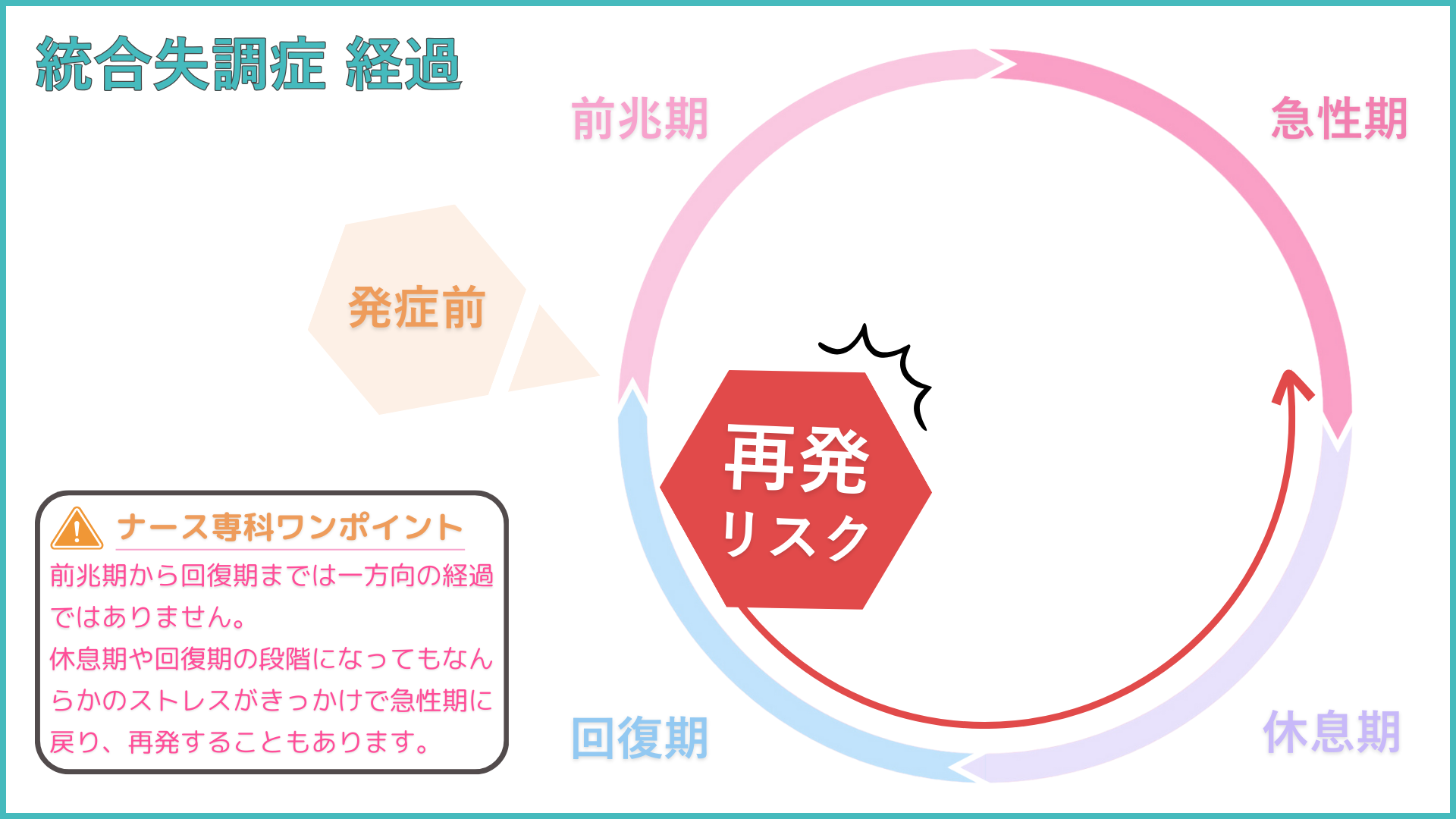
前兆期(前駆期)
特に目立った症状はありませんが、周囲も患者さん本人も、「なんとなく違う」「何か変だ」と感じるようになります。軽度の不安や集中力の低下、睡眠障害などがみられます。
急性期
幻覚や妄想といった陽性症状が現れる段階です。激しい症状が起こりますが、多くの患者さんで病識の欠如がみられます。
休息期(消耗期)
陽性症状は軽減しますが、活力や意欲の低下、倦怠感などの陰性症状がみられます。急性期を経て心身が激しく消耗しているため、数カ月間は焦らず、規則正しい生活で休息をとる必要があります。
回復期
症状が落ち着き、障害されていた機能が回復していく段階です。再発に注意しながら、体力づくりに取り組んだり、社会とのかかわりを広げていきます。
統合失調症の症状
統合失調症の症状は、「陽性症状」「陰性症状」「認知機能障害」の3つに分類されます。

陽性症状
陽性症状には、現実には存在しないものが見えたり、聞こえたりする「幻覚」、事実とは異なる思い込みをもつ「妄想」、自分と他者の境界線があいまいになる「自我障害」などがあります。いずれも、患者さんにとってはリアルな体験なため、周囲の人間が事実を伝えても、納得できない場合が多くみられます。周囲の意見を受け入れない様子が強気に見えることがありますが、患者さん自身は怖い思いをしています。
陰性症状
本来あるべき機能が低下したり、失われることで生じる症状を陰性症状といいます。休息期や回復期に出現しやすく、感情表現が乏しくなる「感情鈍麻」、気力や興味が著しく低下する「意欲減退」、社会的な交流が減少する「無為自閉」などがみられます。周囲からは怠けているように見えるかもしれませんが、患者さんは頑張りたくても頑張れない葛藤があります。
認知機能障害
認知機能障害では、記憶力や注意力、判断力が低下し、日常生活や社会生活に支障をきたします。具体的には、簡単な暗記に時間がかかる、周囲が気になって落ち着きがない行動をとる、優先順位がつけられなくなるなどが挙げられます。多くのことがスムーズにできず、患者さんはもどかしさを感じやすい状態です。
【関連記事】
●第2回 幻覚患者の看護とは
●第3回 妄想患者の看護とは
●第8回 引きこもり(無為自閉)状態の患者の看護とは
●[幻覚・妄想]精神科患者さんにみられる症状を学ぼう③
統合失調症の治療
薬物療法
統合失調症の治療の基本は、抗精神病薬を用いた薬物療法です。薬物療法の継続により、症状のコントロールや再発予防につなげます。
抗精神病薬は、第一世代抗精神病薬(定型抗精神病薬)と、第二世代抗精神病薬(非定型抗精神病薬)に大別されます。定型抗精神病薬は、ドーパミン受容体を遮断することでドーパミンの過剰な分泌を抑制し、主に陽性症状に対して効果を発揮します。一方、非定型抗精神病薬は、ドーパミン受容体に加え、セロトニン受容体などを遮断する作用をもち、陽性症状のみならず、陰性症状や認知機能障害にも効果が期待できます。
近年では、定型抗精神病薬と比べて副作用が少ない非定型抗精神病薬が第一選択として使われることが多く、特に社会復帰を目指す段階では、眠気や倦怠感といった日常生活に支障をきたすような副作用が出現しにくい薬剤が選ばれます。
また、症状に応じて、抗不安薬や睡眠薬が併用されることもあります。患者さん一人ひとりに合った薬剤選択が行われ、副作用のコントロールも大切な要素となります。
統合失調症の薬物療法で重要なのは、症状が改善したからといって、自己判断で用量を調整したり、服薬を中断したりしないことです。用量の調整や服薬の中断は必ず医師と相談しながら行うべきで、自己判断で行うと症状の悪化や再発リスクを高めます。
心理社会的療法
統合失調症の治療では、薬物療法に加えて心理社会的療法も重要です。心理社会的療法には精神療法、作業療法、デイケア、心理教育などがあり、患者さんの日常生活での困難を改善し、社会復帰や意欲向上をサポートします。
修正型電気けいれん療法(m-ECT)
パルス波治療器(サイマトロンⓇ)を用いた治療法で、脳に電気刺激を与えてけいれん発作を誘発し、臨床症状の改善を図ります。全身麻酔と筋弛緩薬を使用して、手術に準ずる全身管理下で実施されます。
「迅速で確実な臨床症状の改善が必要とされる場合(自殺の危険、拒食・低栄養・脱水などによる身体衰弱、昏迷、錯乱、興奮、焦燥を伴う重症精神病など) 」「薬物の選択、用量、投与期間、アドヒアランスの問題を考慮した上で、薬物療法に対する抵抗性が認められる場合」「薬物療法に対する忍容性が低いか副作用が認められ、ECTのほうが副作用が少ないと考えられる場合」などで適応となります3)。
【関連記事】
●精神科の疾患と治療を知っておこう(統合失調症・うつ病)
統合失調症の看護
どの段階でも共通して求められるのは、適切なアセスメントと看護、患者さんが安心できるかかわり、薬物療法の効果と副作用の把握です。医師をはじめ多くの専門職と協力しながら、患者さんの生活の自立や社会復帰をめざして看護を提供します。
経過ごとの看護のポイント
| 前兆期 (前駆期) | 前兆期は目立った症状がみられず、発見が難しい段階ですが、心理社会的療法を中心とした看護やコミュニケーションで症状の進行を遅らせ、急性期への移行を予防できる可能性があります。 |
|---|---|
| 急性期 | 激しい陽性症状が出現する急性期は、薬物療法が重要な段階です。副作用の出現や程度に注意し、内服ができていないときは、その原因や必要な援助のアセスメントを行います。患者さんが興奮状態で鎮静を図ることになった場合などは、治療が中断されないよう、看護師が率先して与薬を行うことも必要です。 また、急性期は、陽性症状の影響で攻撃的になりやすいため、患者さん自身や看護師を含めた周囲の人間の安全に配慮します。やむを得ず身体拘束が必要となった場合は、開始時・抑制中・解除時に十分なアセスメントを行い、適切な手順で実施することが重要です。症状に合わせて、心理社会的療法も併用します。 |
| 休息期 (消耗期) | 休息期は心身が激しく消耗しており、陰性症状が強くなります。意欲の低下や認知機能の低下がみられ、セルフケアが疎かになりやすい時期です。患者さんが十分に動けず、できないことがあっても、焦らず、再発のリスク(ストレス)に注意して、規則正しい生活を送ることができるよう支援します。自立に向けた看護も必要です。 そして、症状の悪化を防ぐため、確実に治療を継続することが重要です。医師の指示のもと、患者さんの状態に合わせて投与量の調整を行うこともあります。 |
| 回復期 | 症状が落ち着き、自立や社会復帰に向けた準備をする時期です。再発のリスクを考慮し、患者さんが安心して必要な能力の回復・維持ができるよう看護を提供します。 |
【関連記事】
●第2回 幻覚患者の看護とは
●第3回 妄想患者の看護とは
●第5回 抑うつ感情の患者の看護とは
●第6回 興奮状態の患者の看護とは
●第8回 引きこもり(無為自閉)状態の患者の看護とは
臨床で遭遇しがちなケースでの看護のポイント
食事拒否への対応
統合失調症の患者さんは、幻覚や妄想の影響で、提供された食事に対して不安や抵抗感をもつことがあるほか、意欲の低下により食欲が減退することがあります。食事拒否がみられる場合は強制するのではなく、患者さんが食事に対して感じている不安や抵抗感に寄り添ってサポートします。できるだけ食事を摂取してもらうために、患者さんの好みに合わせた食べ物・飲み物の提案や栄養補助食品の活用を検討するのもよいでしょう。
声かけの方法やタイミングで少量ずつでも摂取できることがあります。献立を伝えたり、提供された食事の中で好きなものはあるか聞いたりするなど、食べる意欲を引き出すような声かけを心がけます。また、一度は食事を拒否した患者さんも、別のタイミングで声をかけると食べてくれることがあります。決まった時間に食事をしてもらうことにこだわらず、必要であれば食事時間の調整を行うなど、患者さんにとって負担の少ない方法をアセスメントします。
食事量の不足で、点滴による栄養剤の投与が必要になることがありますが、点滴ルートの自己抜去のリスクがあるため、患者さんができるだけ不快を感じにくく、安易に自己抜去ができない部位を選択して留置します。点滴ルートを患者さんの目につきにくいようにする工夫も求められます。希死念慮がある場合には、点滴ルートや刺入部保護の目的で使用した包帯が自傷に使われないよう注意と観察が必要です。
【関連記事】
●第7回 拒絶的な患者の看護とは
セルフケア不足への対応
陽性症状や陰性症状が強く出現している時期は、セルフケアが低下しやすくなります。患者さんの自尊心に配慮して、段階的にセルフケア支援を行います。入院中の清潔援助では、パーソナルスペースに入ることが多くなるため、患者さんはもちろん、看護師の安全にも注意します。
退院を目指す段階では、具体的なケア計画を立て、患者さんの清潔習慣の確立を図るとともに、家族や他の協力機関のサポートで補う部分の検討や調整を行います。
水中毒への対応
統合失調症をはじめとする精神疾患の患者さんでは、治療薬による副作用で口渇感が生じやすく、水中毒や多飲症を起こすおそれがあります。
水中毒では、浮腫、嘔気・嘔吐、体重増加、排尿量・排尿回数の増加、下痢、頭痛、疲労感、めまい、ふらつきなどの症状を認めます。重症化すると全身痙攣や傾眠・昏睡といった意識障害を引き起こす危険があるため、異常や気になることがみられた際は医師に報告します。水分摂取のモニタリングや水分量の制限が必要になるケースもあります。
看護計画
「統合失調症でコミュニケーションが困難な患者さん」を例に、看護計画を紹介します。
統合失調症の看護では、各段階や個別性に応じた観察・ケアを行い、患者さんが安心して治療や再発防止に取り組める環境を整えると同時に、疾患や治療に関するさまざまな知識を患者さんに獲得してもらうことが必要です。
今回の看護計画は、患者さんとの関係性の構築と、統合失調症の症状を考慮した適切なケアを提供するための一例です。臨床現場における意思決定の際に判断材料の一つとして参考にしてください。
看護問題 #統合失調症の症状でコミュニケーションが困難となっている
看護目標
・患者が看護師や他の医療スタッフとの信頼関係を構築し、必要な情報や心情を共有できる
・治療やセルフケア、リハビリテーションに納得できる
観察計画(OP)
・発言、口調、行動
・表情、感情表出
・家族やスタッフ、他患者とのかかわり方
・患者背景(社会背景、家族背景、生育歴)
・家族やキーパーソンの支援状況
・陽性症状、陰性症状、認知機能障害の有無や程度
・病識、治療、リハビリテーションへの理解
・薬剤の効果、副作用、服薬状況
・睡眠と活動の状況
・食事、飲水状況、体重
・バイタルサイン
ケア計画・援助計画(TP)
・安全で信頼できる環境の提供
・傾聴の姿勢
・コミュニケーションが困難となる要因を把握し対処する
・必要な情報や心情を共有しやすい状況や手段を把握し実践する
・非言語的コミュニケーションの活用
・理解しやすい簡潔な言葉を使う
・患者へ伝える治療やリハビリテーションの意味をスタッフ間で統一
・ストレスの除去、軽減のための対処
・看護師間や多職種スタッフとの連携
・治療継続やセルフケア拡大の援助
・規則的で健康的な生活の援助と自立支援
教育計画(EP)
・理解度に合わせて患者やキーパーソンに疾患、経過、治療目的を説明する
・わからないこと、不安や不満などがあれば、いつでも伝えてもらうように説明する
・不安、恐怖、もどかしさは正常な反応だと伝える
・必要に応じて適切なスタッフから説明する
・病状の悪化や再発時の対処法を指導する
・服薬指導
・栄養指導
・活用可能な社会資源を説明する
【関連記事】
●統合失調症で服薬管理が必要な患者さんの看護計画|自宅退院を目指す患者さん
引用・参考文献
2)Rikke Hilker:Heritability of Schizophrenia and Schizophrenia Spectrum Based on the Nationwide Danish Twin Register.Biol Psychiatry 2018;83(6):492-8.
3)日本精神神経学会,他:電気けいれん療法(ECT)の適応基準における「患者本人の希望」に関する見解.(2024年10月22日閲覧)https://www.jspn.or.jp/uploads/uploads/files/activity/ECT_tekioukijun_20231220.pdf
●日本神経精神薬理学会,他:統合失調症薬物治療ガイドライン2022.(2024年10月22日閲覧) https://www.jsnp-org.jp/csrinfo/img/togo_guideline2022_0817.pdf
●大井一高:2.遺伝的な多層データに基づく統合失調症の層別化.単一モダリティの大規模データを起点とした階層性データベース構築の意義.日本生物学的精神医学会誌 2024;35(2):68-72.
●森川亮,他:3.統合失調症の稀なリスク遺伝子変異の探索.稀な遺伝子変異やフェノタイプから精神疾患を考える.日本生物学的精神医学会誌 2023;34(4):145-50.
●橋本亮太:統合失調症の診断と病態.神経化学会会員のための精神疾患教育講座.日本生物学的精神医学会誌 2017;28(1):4-10.
●柳橋達彦:心と行動の遺伝学.国立医療学会誌 2016;70(4):209-13.
●本橋伸高,他:電気けいれん療法(ECT)推奨事項 改訂版.精神神経科学雑誌 2013;115(6):586-600.






