 発作性上室性頻拍(PSVT)と発作性心房細動(PAF)、どう見分ける?
発作性上室性頻拍(PSVT)と発作性心房細動(PAF)、どう見分ける?
- 公開日: 2026/2/27
洞調律と不整脈
心電図では、洞房結節からの電気的興奮がP波、心室の電気的興奮がQRS波、それに続く回復過程がT波として現れます。これらが一定の間隔で繰り返される波形を「洞調律」といいます。
一方、刺激伝導系における発生・伝導・応答(刺激に対する心筋の反応)のいずれかに異常が生じ、通常とは異なる回路やタイミングで心筋が収縮する状態が「不整脈」です。発作性上室性頻拍(PSVT)や発作性心房細動(PAF)といった頻脈性不整脈の主な要因としては、電気的刺激が同一回路を旋回する「リエントリー」や、洞房結節の過剰な働きによる「自動能の亢進」などが考えられます。
発作性上室性頻拍(PSVT)、発作性心房細動(PAF)の特徴
発作性上室性頻拍(PSVT)
まず、PSVTで理解してほしいのが、「上室性」という言葉の意味です。上室性とは、心室よりも上側の部分(心房や房室結節)で電気的刺激の異常が発生していることを指します。
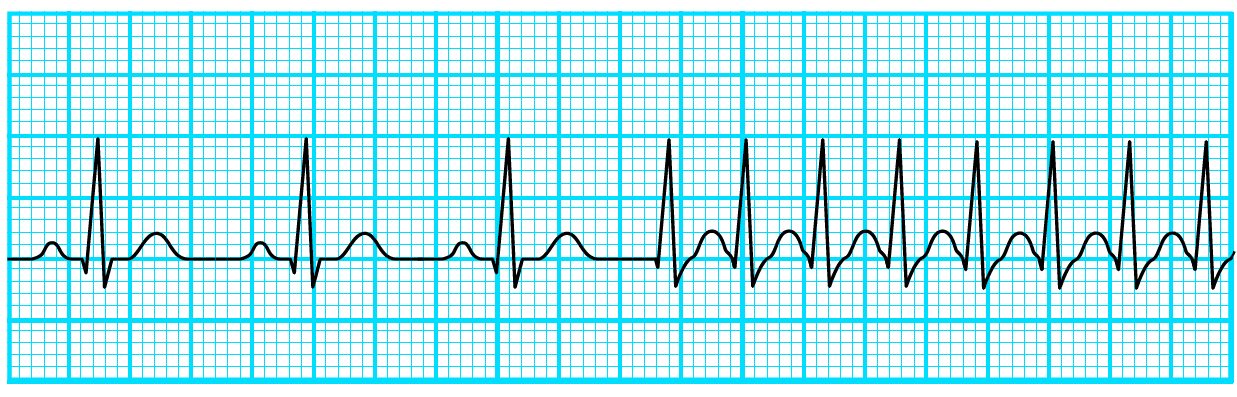
PSVTの波形は、発作的に発生した電気的刺激が、房室結節内や副伝導路(本来は存在しないはずの電気的刺激の通り道)を旋回し続けることで生じます。モニター心電図では、以下の特徴がみられます(図1)。
●リズム(R-R間隔)が規則的
●QRS波の幅が狭い
●基線がみられる場合は平坦にみえる(P波はQRS波やT波と重なるため、多くの場合で判別できない)
図1 発作性上室性頻拍の波形のイメージ
発作性心房細動(PAF)
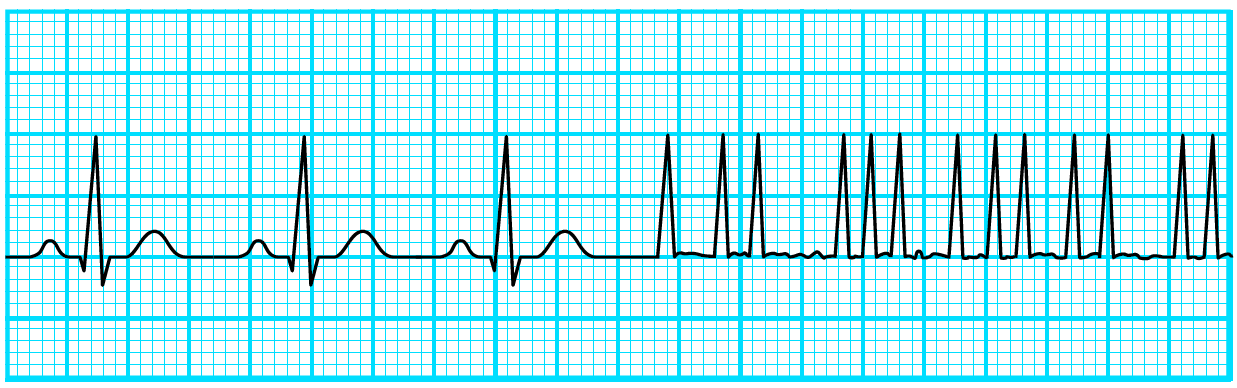
PAFは、心房内のさまざまな場所から電気的刺激が発作的かつ無秩序に発生することで生じます。刺激が心室へと伝わるタイミングが一定しないため、心室の収縮も不規則になります。モニター心電図では、次のような特徴がみられます(図2)。
●リズム(R-R間隔)が不規則
●QRS波の幅が狭い
●P波が消失し、基線が細かく揺れる(f波)
図2 発作性心房細動の波形のイメージ
以上のことから、モニター心電図で見分ける際は、頻脈が起きている間のリズムと基線の状態、P波の有無に着目するとよいでしょう。
発作性上室性頻拍(PSVT)、発作性心房細動(PAF)への対応のポイント
PSVTもPAFも、救急やICUだけでなく、一般病棟でも遭遇する可能性のある不整脈です。モニター心電図でこれらの波形を認めた際は、患者さんの循環動態が安定しているか確認しましょう。多くの場合、循環動態に異常がみられることはありませんが、心機能が低下している患者さんや、心拍数(HR)が200bpm近くまで上昇した場合などは、血圧の低下、冷汗、動悸、意識変容といった症状がみられることがあります。
対応としては、速やかにモニター心電図で不整脈を記録します。12誘導心電図も測定できる環境であれば、同時に記録を行います。モニター心電図はあくまでも継続的なモニタリングが目的であり、正確な診断には12誘導心電図の情報が極めて重要になるためです。
PSVTもPAFも、突然発症する頻脈性不整脈ですが、リズムの規則性やP波の有無などを冷静に評価することで、適切な初期対応につなげていくことが大切です。