 心不全の患者さんに看護師が病棟で行える心臓リハビリテーションはある?
心不全の患者さんに看護師が病棟で行える心臓リハビリテーションはある?
- 公開日: 2026/3/25
心臓リハビリテーションの目的
心臓リハビリテーション(心リハ)の目的は、身体機能の維持・回復を図るとともに、再入院の予防と生活の質(QOL)の向上をめざすことにあります。心リハの内容や具体的な目標は病期に応じて変化するため、その時期に合わせた適切な評価と支援が求められます。
早期離床と身体機能低下の予防(急性期)
急性心不全に対する心リハの目的は、①早期離床により過度の安静がもたらす弊害(身体機能低下、認知機能低下、せん妄、褥瘡、肺塞栓など)を予防すること、②早期かつ安全な退院と再入院予防を見据えたプランを立案し実現することです1)。そのため、血行動態の安定を確認しながら、入院早期より段階的に離床プログラムを進めることが重要です(表1)。
看護師は、医師や理学療法士と連携し、バイタルサインや症状を確認しつつ、端座位・立位・10m歩行と軽度の活動から段階的に進め、1日の座位時間も徐々に増やしていきます。また、筋力維持を目的に、ベッド上やベッドサイドでの低強度レジスタンストレーニングも行っていきます(図1)。
表1 急性心不全における急性期離床プログラム

図1 低強度レジスタンストレーニングの例
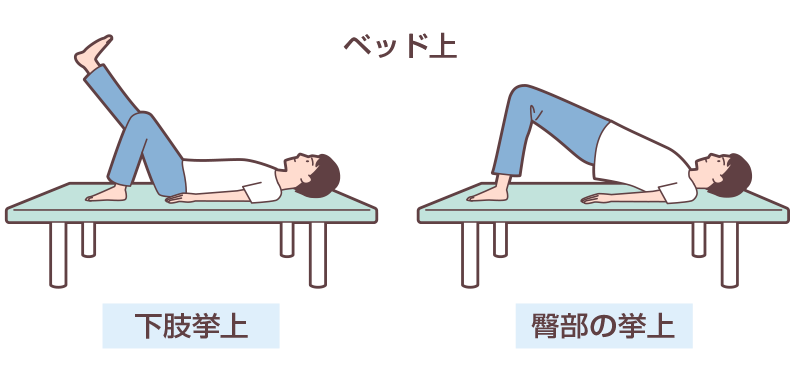
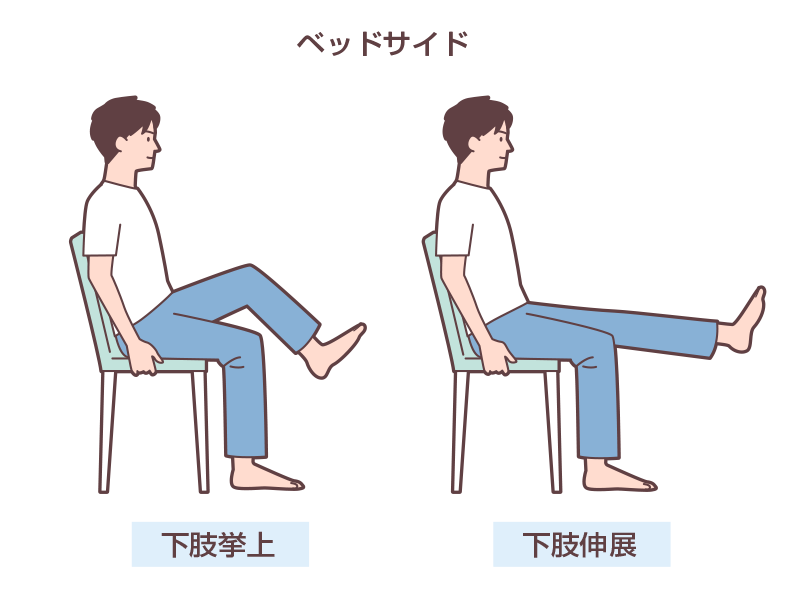
このように、離床プログラムでは、不必要な安静臥床を避けることが重要です。特に高齢の心不全患者さんでは、入院中の臥床や活動制限により、入院関連機能障害(Hospital-Associated Disability:HAD)を生じやすいことが知られています。
HADとは、入院前に自立して行えていた日常生活動作(ADL)が退院時に低下している状態を指します。国内の大規模レジストリ研究では、心不全患者さんの約4割に発生が認められています2)。HADは退院後の自立度低下や再入院、死亡率の上昇と関連しており、入院中の看護実践によって予防可能な重要課題です。
研究では、1日900歩未満の活動量でHADリスクが顕著に上昇し、約900歩/日以上の歩行を確保できた患者さんでは、身体機能が維持されやすいことが示されています3)。そのため、入院中は安全性を確認しながら1日900歩を目標に、段階的に身体活動量を増やしていくことが望まれます。
また、HAD予防のためには、入院前から現在までの身体機能の経過を把握し、長期安静、過度な食事制限、尿道カテーテルの長期留置、せん妄などが機能低下の一因となることを理解しておく必要があります4)。看護師は、せん妄を予防し、転倒リスクを高めない範囲で歩行を促し、病棟全体でHAD予防に対する共通意識をもつことが重要です。
さらに、急性期における心リハの目的は、単なる早期離床や早期退院の達成にとどまりません。退院後も心リハを継続する意欲を形成することが重要であり、日々のかかわりのなかで動機づけを支援することは、看護師の重要な役割といえます。
離床プログラムから運動プログラムへの移行(回復期への移行期)
ADLの拡大が進み、状態が安定してくる回復期を見据えて、離床プログラムから本格的な運動療法へと移行します。具体的には、離床が進み、6分間歩行試験が可能となった段階で、心不全症状の増悪がなく、運動療法の禁忌がないことを確認したうえで、運動療法を開始します。
運動療法を安全に行うためには、必要に応じて心肺運動負荷試験(Cardiopulmonary Exercise Testing:CPX)を実施し、運動耐容能を評価します。CPXでは、呼気ガス分析により嫌気性代謝閾値(Anaerobic Threshold:AT)を求めます。
ATとは、酸素を用いたエネルギー産生(有酸素代謝)に、酸素を用いない代謝(無酸素代謝)が加わり始める境界点であり、息切れが増え始める運動強度を指します。すなわち、「軽い息切れを感じるが会話は可能」な強度がATの目安です。心不全患者さんでは、AT(またはAT以下)を適切な運動強度設定の基準として用いることが推奨されています。これは運動耐容能の指標である最高酸素摂取量(peak VO2)の40〜60%に相当し、この範囲内(ATまたはそれ以下)の強度で有酸素運動を行うことが推奨されています1)。
β遮断薬を内服している場合やペースメーカ管理下では、心拍数の上昇が抑制されるため、心拍数のみを運動強度の指標とすると過大・過小評価を招く可能性があります。そのため、Borgスケール11〜13(表2)やATレベルを指標に強度を調整します。CPXを行えない場合にはトークテスト※を用い、快適に会話しながら行える運動強度で運動を進めます。
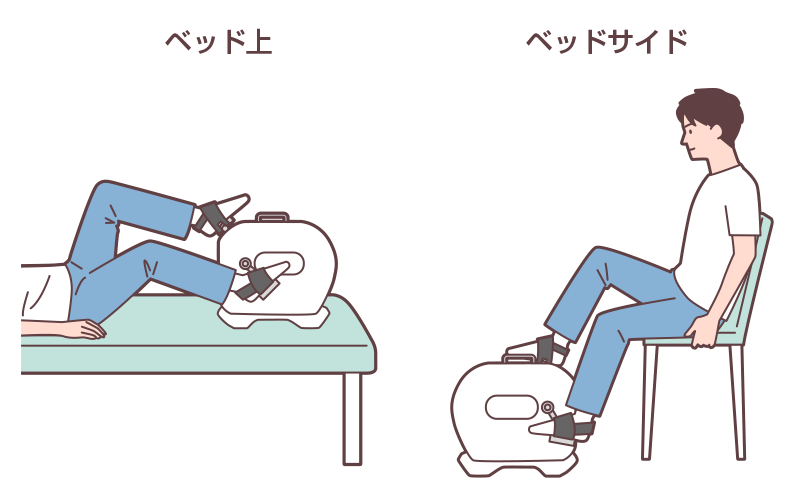
運動は、屋内歩行5~10分または自転車エルゴメータ0~20W×5~10分(図2)といった低強度・短時間から開始し、症状やバイタルサインの変化を観察しながら回数と時間を徐々に増やしていきます。
※ 運動中の発話状況から運動強度を評価する方法。数値に現れない「息苦しさ」の程度について、「楽に会話ができるか」「途切れることなく話せるか」といった会話の継続性でリアルタイムにアセスメントする
表2 Borgスケール

図2 病棟で自転車エルゴメータを行う場合のイメージ
日常生活動作の運動強度と心肺応答に基づく生活支援(退院期)
退院後は、ADLの運動強度を理解し、無理のない生活活動を行うことが重要です。身体活動の強度はMETs(代謝当量)で表され、1METは安静座位時の代謝量(3.5mL/kg/min)に相当します。60歳以上の場合、平地を時速1.6km未満で歩くと3.0METs、ゆっくりとしたペースでの階段昇降は4.0METs、洗顔や整容は2.8METs、立位での食器洗いは2.5METsとされています5)。
ATを超える活動では交感神経が活性化し、うっ血のリスクが高まる可能性があるため、日常生活においても可能な限りAT以下の運動強度で活動することが安全と考えられます。CPXではATに達した時点のMETsも算出されます。例えば、ATが3.0METsであった患者さんの場合、平地での通常歩行は安定して実施できますが、早歩きや重い荷物を持つ動作はATを超える負荷となります。このように、CPXで得られたATの運動強度を日常生活動作に置き換え、具体的な目安として患者さんに説明します。
看護師は歩行時の息切れ、Borgスケール、血圧・脈拍数・心拍数・SpO2の変化および回復時間を観察し、患者さん個々の心肺応答に応じて活動と休息のバランスを助言します。
心理的支援とメンタルヘルスケア(入院全期間)
心不全患者さんでは、不安や抑うつ、睡眠障害などの心理的問題が多くみられます。これらは服薬・食事・運動などのセルフケア行動を妨げ、再入院のリスクを高めるため、心理的支援は心リハの重要な構成要素です。
看護師は、患者さんの気分変化に注意を払い、傾聴や共感的態度によって安心感を提供します。必要に応じて臨床心理士や精神科医と連携し、ストレスマネジメントやリラクセーション法を取り入れることで、活動意欲や生活意欲の向上を支援します。
栄養療法とサルコペニア・フレイル対策(入院全期間)
『2025年改訂版 心不全診療ガイドライン』では、栄養療法が心不全管理の基本要素として強調されています。
心不全患者さんは、うっ血や食欲低下、代謝亢進の影響により、低栄養やサルコペニアを来しやすく、筋肉量や体重の減少は死亡および再入院のリスクを高めます。栄養評価を行い、エネルギー摂取量は簡易式で25〜30kcal/kg/日を目安とし、中等度以上の腎機能障害がない場合、たんぱく質摂取量は少なくとも1.1g/kg/日、高齢者では1.2~1.5g/kg/日とすることが推奨されています(表3)6)、7)、8)。
表3 栄養管理の計算式(簡易式)
●たんぱく質摂取量(g/日)=目標体重(kg)×1.2~1.5(g/kg/日)※
一方、食塩の過剰摂取は心不全増悪の誘因となり得ますが、心不全患者さんにおける適切な食塩摂取量のエビデンスは確立していません。そのため、『2025年改訂版 心不全診療ガイドライン』では、従来のような「1日6g未満」とする食塩制限の記載は削除されています。過度な食塩制限は食欲低下や摂取量減少を招く可能性があるため、食事摂取量や栄養状態を踏まえた個別化した食塩管理が重要になります6)。
看護師は食事摂取状況を観察し、嗜好や生活背景を踏まえた食事支援を行うとともに、管理栄養士と連携しながら実践的な栄養管理を支援します。
包括的疾患管理としての心臓リハビリテーション
病棟における心リハは、運動療法・栄養療法・心理的支援・患者教育を基盤とし、HADの予防、再入院防止、QOL向上をめざす包括的ケアです。看護師は入院期から退院後の回復期リハへと円滑に橋渡しを行い、患者さんと家族が自ら生活を整え、セルフケアを継続できるよう支援する役割を担います。
引用・参考文献
2)Takahashi. T, et al:Incidence of Hospitalization-Associated Disability in Older Patients With Heart Failure. Circ J 2024;88(5):672–9.
3)Agmon M, et al:Association Between 900 Steps a Day and Functional Decline in Older Hospitalized Patients. JAMA Intern Med.2017;177(2):272-4.
4)Covinsky KE,et al:Hospitalization-associated disability: “She was probably able to ambulate, but I’m not sure”.JAMA 2011;306(16):1782-93.
5)Willis EA, et al:2024 Adult Compendium of Physical Activities: A third update of the energy costs of human activities. J Sport Health Sci.2024;13(1):13-7.
6)日本循環器学会,他:2025 年改訂版 心不全診療ガイドライン. p.176.(2026年1月7日閲覧)https://www.j-circ.or.jp/cms/wp-content/uploads/2025/03/JCS2025_Kato.pdf.
7)Kuehneman T,et al:Academy of Nutrition and Dietetics Evidence-Based Practice Guideline for the Management of Heart Failure in Adults.J Acad Nutr Diet 2018;118 (12):2331-45.
8)Volkert D,et al:ESPEN guideline on clinical nutrition and hydration in geriatrics.Clin Nutr 2019;38(1):10-47.
イラスト/たかはしみどり







